Форум больных бронхиальная астма: Рецепты — ХЛЕБОПЕЧКА.РУ — домашние хлебопечки и мультиварки. Рецепты, отзывы, инструкции, форум.
Золотые правила для больных бронхиальной астмой
Бронхиальная астма является хроническим заболеванием, для которого характерна повышенная чувствительность бронхов к раздражителям извне. При этой патологии отмечаются периодически возникающие приступы удушья.
Развитие бронхиальной астмы связано с влиянием аллергических факторов (пыль, грибные споры, некоторые виды пищи, медикаменты и т.д.) и прочих компонентов внешней среды. Речь идет о физической нагрузке, химических веществах, дыме сигарет, неблагоприятных погодных условиях и пр. Здоровые люди на такие воздействия не реагируют. Это связано с отсутствием у них генетической предрасположенности к заболеванию, а также расстройств иммунитета и высокой чувствительности бронхов.
Наличие данного заболевания проявляется нетипичным воспалением бронхов, для которого отлична очень высокая чувствительность не только к конкретному аллергену, но и к другим влиянием. Каждое такое воздействие приводит к стремительному сокращению гладких мышц бронхов.
Клиническая картина бронхиальной астмы.
Для данного заболевания характерны приступы удушья. Предшественниками приступа являются насморк водянистого характера, кашель, появление одышки и утомляемости, боль в голове, повышение мочеотделения и расстройства эмоциональной сферы. В большинстве случаев, больные сталкиваются с удушьем в ночное и утреннее время. Жалобы при бронхиальной астме заключаются в ощущении нехватки воздуха, затрудненном выдохе и тяжести в груди. Отмечается появление кашля с густой мокротой. На расстоянии от больного слышны хрипы свистящего характера. Стоит отметить, что во время приступа болезни в дыхании участвуют дополнительные мышцы. Для облегчения своего состояния больные осуществляют принятие особого положения (ортопное).
Важную роль в постановке диагноза занимает анамнез заболевания.
Целью лечения бронхиальной астмы является повышение качества жизни и возможность осуществлять трудовую деятельность.
Необходимо обучать больного проводить контроль течения заболевания.
Рекомендуется исключение действия факторов, являющихся причиной приступов.
При невозможности предотвращения приступа больным назначается прием противовоспалительных средств и препаратов, которые расширяют бронхи.
Противовоспалительным эффектом обладают глюкокортикоидные гормоны, стабилизаторы мембранных структур тучных клеток, НПВС и т.д. Также в лечении бронхиальной астмы пользуются моноклональными антителами.
Больным астмой очень важно придерживаться определенных правил, которые заметно облегчат их состояние и не приведут к очередному приступу.
- Узнайте как можно больше информации о заболевании бронхиальная астма. Для этого обратитесь к своему лечащему врачу, пульмонологу или посетите занятия в школе бронхиальной астмы. Для занятий в школе бронхиальной астмы в УЗ «29-я городская поликлиника» г.
 Минска обратитесь к врачу реабилитологу (график работы в справочном столе).
Минска обратитесь к врачу реабилитологу (график работы в справочном столе). - Определите триггеры — провоцирующие факторы вашей астмы и избегайте контакта с ними.
- Откажитесь от табакокурения сами, запретите курить в вашем присутствии и избегайте контакта с дымом от любых источников.
- Убедитесь в том, что вы правильно понимаете инструкцию по использованию устройств для лечения и контроля астмы (спейсера, дозированного аэрозольного ингалятора, турбухалера, аэролайзера, небулайзера, пикфлоуметра, дискхалера). Если вам непонятна методика использования, задавайте вопросы своему врачу или медсестре, чтобы научиться применять эти приспособления правильно.
- Не допускайте того, чтобы у вас закончились запасы лекарств для лечения астмы и оказания неотложной помощи при приступе удушья.
- Больше воздуха! Это должно стать вашим девизом. Несмотря даже на лютые морозы, ваша комната должна всегда проветриваться. Хоть на пару минут.
- Выбросьте из дома все лишние вещи, мягкие игрушки, всякие статуэтки и салфеточки.
 В общем, все то, что быстро собирает и накапливает пыль.
В общем, все то, что быстро собирает и накапливает пыль. - Для лучшей регуляции дыхания старайтесь дышать только носом. При таком дыхании воздух увлажняется и очищается.
- Больше позитивного настроения. Меньше эмоций! Помните, что все жизненные проблемы и неурядицы – это ничто… Главное — это ваше здоровье. Постоянно повторяйте это про себя.
- Не переедайте. Полный желудок сильно давит на диафрагму. Воду пейте часто и понемногу. Меньше ешьте арбузов и винограда, а также гороха, после которого бывают проблемы с желудком.
- Забудьте про дневной сон после обеда. Не следует сразу ложиться спать и после посещения бани!
- Никогда не поздно начать закаливать свой организм. Начните с влажных протираний и обливания ног холодной водой. Помогите своему организму стать сильнее.
- Научитесь контролировать свою болезнь. Принимайте лекарства, назначенные вам для лечения астмы, в строгом соответствии с рекомендациями врача-специалиста. Не уменьшайте самовольно объем базисного противовоспалительного лечения без совета с врачом, даже если симптомы астмы перестали вас беспокоить.
 Избегайте бесконтрольного приема короткодействующих В2-агонистов (ингаляторов от удушья) без совета врача. При первых признаках потери контроля обращайтесь к врачу для коррекции лечения.
Избегайте бесконтрольного приема короткодействующих В2-агонистов (ингаляторов от удушья) без совета врача. При первых признаках потери контроля обращайтесь к врачу для коррекции лечения. - Помните, что астма – это не приговор и все в ваших руках!
Как самостоятельно оценить, контролируете ли вы астму?
В соответствии с современными рекомендациями, целью терапии астмы является достижение и длительное поддержание контроля над заболеванием. При правильном лечении многие астматики могут не просто улучшить свое состояние, а полностью освободиться от симптомов и проявлений астмы. Разумеется, это возможно, если проводится регулярная базисная терапия. Достижение и поддержание контроля над астмой в течение длительного времени — реально; более того, почти каждый астматик может улучшить свой контроль над заболеванием.
Для того чтобы оценить, достигли ли вы контроля над астмой, можно использовать Тест по контролю над астмой (ACT). Тест разработан для регулярной оценки состояния и поможет вам понять, есть ли необходимость обратиться за консультацией к специалисту и изменить терапию.
Тест разработан для регулярной оценки состояния и поможет вам понять, есть ли необходимость обратиться за консультацией к специалисту и изменить терапию.
Проверить, как контролируется астма, может каждый: достаточно ответить на пять простых вопросов теста и подсчитать итоговый балл. Максимальный результат (25 баллов) означает, что вы достигли своей цели и ваша астма под контролем. Сообщите об этом результате своему врачу и он, вероятнее всего, порекомендует продолжать назначенное лечение, чтобы сохранить достигнутый результат и регулярно проходить тест по контролю над астмой (АСТ). Если результат теста низкий (менее 20 баллов), это указывает на отсутствие контроля над заболеванием. В таком случае следует, не откладывая, обратиться к врачу и обсудить с ним, как можно улучшить лечение. При результате от 20 до 24 баллов поговорить с врачом также не помешает, ведь теперь вы знаете, что можете добиться еще лучшего контроля над астмой!
Несмотря на простоту, этот тест зарекомендовал себя как достоверный метод, результаты которого согласуются с результатами оценки состояния специалистами-пульмонологами и данными спирометрии.
Тест по контролю над астмой (АСТ) доступен каждому. Проверьте себя, позаботьтесь о собственном отличном самочувствии и здоровье тех, кто вам дорог. Не оставляйте астме шанса ограничивать вашу жизнь!
Заведующая медицинский реабилитацией Л.Н.Майорова
Астма
Основные факты- Астма является одним из основных неинфекционных заболеваний (НИЗ), которым страдают как дети, так и взрослые.
- Воспаление и сужение малых дыхательных путей в легких вызывают симптомы астмы, которыми могут являться кашель, хрип, одышка и чувство сдавленности в груди в любой комбинации.

- Астма является одним из наиболее распространенных хронических заболеваний у детей.
- Ингаляционные препараты могут облегчать симптомы астмы и позволять людям с астмой вести нормальную, активную жизнь.
- Исключение факторов, провоцирующих приступы астмы, также может помочь уменьшить симптомы астмы.
- Большинство случаев смерти, связанных с астмой, происходят в странах с низким и средним уровнем дохода, где показатели выявления и лечения астмы находятся на недостаточно высоком уровне.
- ВОЗ стремится улучшить диагностику, лечение и мониторинг астмы, уменьшить глобальное бремя НИЗ и добиться прогресса на пути к всеобщему охвату услугами здравоохранения.
Что такое астма?
Астма является хроническим заболеванием, которым страдают как дети, так и взрослые. Воздушные каналы в легких сужаются из-за воспаления и сжимания мышц вокруг малых дыхательных путей. Это вызывает симптомы астмы – кашель, хрип, одышку и чувство
сдавленности в груди. Эти симптомы носят эпизодический характер и часто усугубляются в ночное время или во время физической нагрузки. Симптомы астмы могут усугубляться и под воздействием других распространенных «провоцирующих факторов».
Такими провоцирующими факторами у разных людей могут служить вирусные инфекции (простуда), пыль, дым, пары, изменения погоды, пыльца трав и деревьев, шерсть животных и перья птиц, сильнопахнущее мыло и духи.
Воздушные каналы в легких сужаются из-за воспаления и сжимания мышц вокруг малых дыхательных путей. Это вызывает симптомы астмы – кашель, хрип, одышку и чувство
сдавленности в груди. Эти симптомы носят эпизодический характер и часто усугубляются в ночное время или во время физической нагрузки. Симптомы астмы могут усугубляться и под воздействием других распространенных «провоцирующих факторов».
Такими провоцирующими факторами у разных людей могут служить вирусные инфекции (простуда), пыль, дым, пары, изменения погоды, пыльца трав и деревьев, шерсть животных и перья птиц, сильнопахнущее мыло и духи.
У больных астмой, не получающих надлежащего лечения, могут развиваться нарушения сна, усталость в течение дня и низкая концентрация внимания. Больные астмой и их семьи могут пропускать занятия в школе и не выходить на работу, что приводит к финансовым
последствиям для семьи и общества в целом. Если симптомы являются тяжелыми, людям, страдающим астмой, может потребоваться неотложная медицинская помощь, и они могут быть помещены в больницу для лечения и мониторного наблюдения. В наиболее тяжелых
случаях астма может привести к смерти.
Если симптомы являются тяжелыми, людям, страдающим астмой, может потребоваться неотложная медицинская помощь, и они могут быть помещены в больницу для лечения и мониторного наблюдения. В наиболее тяжелых
случаях астма может привести к смерти.
Повышенный риск развития астмы связывают с большим числом различных факторов, хотя установить единственную непосредственную причину заболевания бывает трудно.
- Вероятность астмы возрастает при наличии астматиков в семье, особенно среди близких родственников – родителей или братьев/сестер.
- Астма чаще развивается у людей, страдающих другими аллергическими заболеваниями, в частности экземой и ринитом (сенной лихорадкой).
- Распространенность астмы возрастает в условиях урбанизации, возможно, из-за воздействия множественных факторов, связанных с образом жизни.
- Нарушения на раннем этапе жизни влияют на развитие легких и могут повышать риск астмы. К ним относятся низкая масса тела при рождении, недоношенность, воздействие табачного дыма и других источников загрязнения воздуха, а также вирусные респираторные
инфекции.

- Предполагается также, что риск астмы увеличивается при контакте с целым рядом аллергенов и раздражающих веществ, присутствующих в окружающей среде, в том числе при загрязнении воздуха в помещениях и атмосфере, присутствии клещей домашней пыли, плесени, а также при контакте с химическими веществами, выхлопными газами или пылью на производстве.
- Повышенному риску развития астмы подвергаются дети и взрослые с избыточной массой тела или ожирением.
Несмотря на то, что астму нельзя излечить, надлежащее ведение пациентов с помощью ингаляционных препаратов позволяет людям с астмой держать болезнь под контролем и вести нормальную, активную жизнь.
Существует два основных типа ингаляторов:
- бронходилататоры (например, сальбутамол), которые расширяют дыхательные пути и облегчают симптомы; и
- стероиды (такие как беклометазон), которые уменьшают воспаление в дыхательных путях.
 Это облегчает симптомы астмы и снижает риск тяжелых приступов астмы и смерти.
Это облегчает симптомы астмы и снижает риск тяжелых приступов астмы и смерти.
Людям, страдающим астмой, может потребоваться использовать ингалятор ежедневно. Их лечение будет зависеть от частоты симптомов и имеющихся типов ингаляторов.
Координация дыхания при использовании ингалятора может являться сложной задачей, особенно для детей и в чрезвычайных ситуациях. Применение специального устройства облегчает использование аэрозольного ингалятора и помогает лекарству более эффективно достигать легких. Спейсер представляет собой пластиковый контейнер с загубником или маской на одном конце и отверстием для ингалятора на другом. Самодельный спейсер, изготовленный из пластиковой бутылки объемом 500 мл, может быть столь же эффективным, как и ингалятор промышленного производства.
Доступ к ингаляторам является проблемой во многих странах. В 2019 г. лишь половина больных астмой имели доступ к бронходилататорам и менее 20% – к стероидным ингаляторам в государственных учреждениях первичной медико-санитарной помощи в странах
с низким уровнем дохода (2).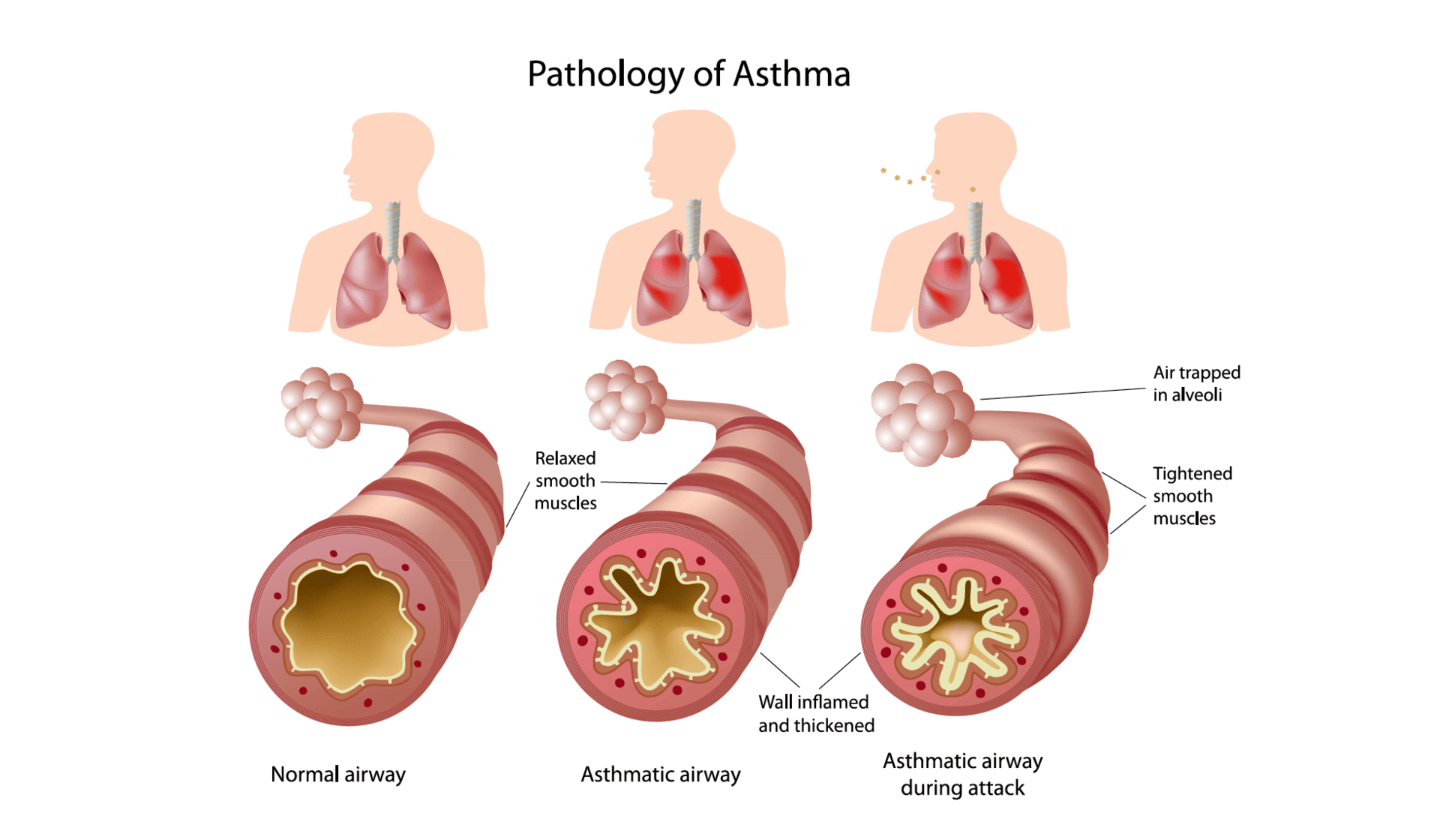
Люди, страдающие астмой, и их семьи нуждаются в просвещении, с тем чтобы они лучше понимали, что такое астма, как ее лечить, как избежать и как справляться с симптомами этой болезни дома. Важно также повышать уровень осведомленности населения и в ряде случаев бороться с мифами и стигматизацией, связанных с астмой.
Стратегия ВОЗ в области профилактики астмы и борьбы с нейАстма включена в Глобальный план действий ВОЗ по профилактике НИЗ и борьбе с ними, а также в принятую Организацией Объединенных Наций Повестку дня в области устойчивого развития на период до 2030 г.
ВОЗ принимает целый ряд мер по расширению масштабов диагностики и лечения астмы.
В целях повышения эффективности ведения НИЗ в учреждениях первичной медико-санитарной помощи в условиях низкой обеспеченности ресурсами был разработан Пакет основных мер ВОЗ в отношении неинфекционных заболеваний (PEN). Пакет PEN включает протоколы оценки,
диагностики и лечения хронических респираторных заболеваний (астмы и хронической обструктивной болезни легких), а также модули для консультирования по вопросам здорового образа жизни, включая отказ от употребления табака и самопомощь.
Снижение воздействия табачного дыма имеет важное значение как для первичной профилактики астмы, так и для лечения этой болезни. Достижению прогресса в этой области способствует Рамочная конвенция по борьбе против табака, а также такие инициативы ВОЗ, как MPOWER и mTobacco cessation.
Глобальный альянс по борьбе с хроническими респираторными болезнямиГлобальный альянс по борьбе с хроническими респираторными болезнями (ГАХРБ) вносит вклад в работу ВОЗ по профилактике хронических респираторных болезней и борьбе с ними. Это добровольный альянс национальных и международных организаций и учреждений из многих стран, приверженных идее мира, в котором все люди могут дышать свободно.
Библиография
1. Global burden of 369 diseases and injuries in 204 countries and territories, 1990-2019: a systematic analysis for the Global Burden of Disease Study 2019. Lancet. 2020;396(10258):1204-22 https://www. thelancet.com/gbd/summaries
thelancet.com/gbd/summaries
2. Assessing national capacity for the prevention and control of noncommunicable diseases: report of the 2019 global survey. Geneva: World Health Organization; 2020. Licence: CC BY-NC-SA 3.0 IGO https://www.who.int/teams/ncds/surveillance/monitoring-capacity/ncdccs
Отделение бронхиальной астмы № 5
Врачи отделения
Приоритет отделения – аллергические заболевания дыхательных путей.
Профильные заболевания:
- Диагностика и лечение различных форм и видов бронхиальной астмы.
- Диагностика причины бронхиальной астмы (выявление «виновных» аллергенов).
- Диагностика заболеваний, осложняющих течение бронхиальной астмы.
- Диагностика лекарственной непереносимости и аллергии к фармакологическим препаратам при бронхиальной астме и аллергическом рините.
- Диагностика и лечение астматической триады (сочетание бронхиальной астмы с полипозным риносинуситом и непереносимостью аспирина).

- Диагностика различных форм ринита.
- Диагностика и лечение других воспалительных заболеваний легких (бронхиты, пневмония и др.)
- Диагностика и лечение поллинозов (сезонных проявлений аллергии дыхательных путей).
- Диагностика и лечение пыльцевой, бытовой, эпидермальной аллергии (сенная лихорадка, бронхиальная астма, аллергический ринит).
- Диагностика и лечение астмы физического усилия.
- Диагностика и лечение атопического дерматита, тяжелого атопического синдрома.
Диагностические возможности
- Общеклиническое, лабораторное обследование.
- Исследование функции внешнего дыхания, степени обратимости заболевания. Диагностика скрытого бронхоспазма (тест с бронхолитиком, тест с дозированной физической нагрузкой, провокационный ингаляционный тест с карбохолином).
- Кожные тесты с различными группами аллергенов для выявления причины аллергии.

- ТТЕЭЛ (тест торможения миграции лейкоцитов) для выявления лекарственной непереносимости и аллергии.
- Провокационные тесты (назальные, конъюнктивальные, ингаляционные) для верификации аллергена.
- Определение «виновного» аллергена по анализу крови.
- Определение нарушения в системе иммунитета для подбора иммунокоррегирующей терапии.
- Проведение диагностической бронхоскопии с определением бронхиальной флоры и чувствительности ее к антибиотикам.
- Определение cтратегии и тактики ведения больных с бронхиальной астмой и аллергическим ринитом (лечение обострения заболевания, подбор базисной («повседневной») терапии), проведение профилактики (АСИТ- аллерген-специфической терапии) и иммунокоррекции, профилактическая вакцинация против гриппа, пневмонии, хронического бронхита, обучение в астма-школе.
Препарат от астмы может стать прорывом в лечении COVID-19 | Коронавирус нового типа SARS-CoV-2 и пандемия COVID-19 | DW
Стероид под названием будесонид, который используется в ингаляторах для больных бронхиальной астмой, эффективен и при снятии симптомов COVID-19 на ранней стадии. Об этом говорится в исследовании Оксфордского университета, опубликованном в середине апреля 2021 года в авторитетном медицинском журнале The Lancet.
По данным ученых, пациенты с COVID-19, начинающие принимать будесонид при первых симптомах заболевания, реже нуждаются в госпитализации и выздоравливают быстрее. Кроме того, симптомы COVID-19, в том числе высокая температура, проходят у них быстрее, чем у больных, которых лечат традиционными способами.
В рандомизированном контролируемом испытании оксфордских ученых приняли участие 146 взрослых пациентов с мягкими симптомами COVID-19, которые стали проявляться у них не раньше, чем за неделю до начала исследования. Половина участников принимала будесонид дважды в день до тех пор, пока у них не пропали симптомы болезни. Другая половина проходила обычное лечение, с учетом их возраста и имеющихся заболеваний.
В итоге в первой группе лишь одному больному потребовалась неотложная медицинская помощь. В то же время среди 73 человек, которых лечили от COVID-19 традиционными способами, таких пациентов было 10.
Стероиды снижают риск воспаления при COVID-19
Как отмечает в интервью DW доктор Хлое Блум, занимающаяся исследованиями на факультете медицины в Национальном институте сердечных и легочных заболеваний Имперского колледжа Лондона, тот факт, что кортикостероиды (стероидные гормоны, вырабатываемые корой надпочечников) дают эффект при лечении COVID-19, можно объяснить биологическими причинами. Доктор Блум не участвовала в вышеназванном исследовании Оксфордского университета.
Лечение COVID-19 на ранней стадии поможет предотвратить перегрузку больниц
По словам эксперта, такие кортикостероиды, как, например, дексаметазон, уже сегодня эффективно используются для лечения пациентов с осложнениями при COVID-19. Ученые полагают, что эти препараты сокращают риск воспаления, который возникает при тяжелом протекании COVID-19. Вероятно, что будесонид оказывает аналогичное воздействие, хотя и более локально, указывает Блум.
Другой позитивный эффект от стероидов, используемых в ингаляторах, по данным ученых, — это снижение риска того, что вирус SARS-CoV-2 попадет в легкие пациентов с астмой или хроническим обструктивным заболеванием легких. Вместе с тем лабораторные исследования подтвердили, что такие препараты препятствуют размножению вируса в организме.
Надежда на разгрузку больниц
Мона Бафадхел — один из авторов оксфордского исследования, посвященного будесониду, доцент отделения легочной медицины в Оксфордском университете — подчеркивает, что этот стероид является недорогим, широкодоступным и относительно безопасным препаратом. По мнению эксперта, использование его на ранних стадиях заболевания COVID-19 поможет разгрузить больницы, куда поступают пациенты с осложнениями после заражения коронавирусом.
Замдиректора ВОЗ Сумия Сваминатан назвала исследование по будесониду обнадеживающим
В ФРГ результаты оксфордского исследования также получили высокую оценку отдельных экспертов. Так, депутат от Социал-демократической партии Германии (СДПГ), экс-эпидемиолог Карл Лаутербах (Karl Lauterbach) заявил на своей странице в Twitter, что оно может «кардинально изменить ситуацию», в том числе потому, что определяет возможности лечения COVID-19 на ранних стадиях.
Со своей стороны, заместитель генерального директора по программам Всемирной организации здравоохранения (ВОЗ) Сумия Сваминатан назвала результаты исследования «обнадеживающими» и призвала продолжать изучать возможности амбулаторного лечения пациентов с COVID-19.
Отмечается, что Оксфордскому университету из-за начавшегося в Великобритании локдауна и некоторых других факторов пришлось прекратить исследование на ранней стадии. Однако независимые эксперты, оценившие результаты этой научной работы, пришли к выводу, что на выводы не повлияло бы привлечение большего числа участников.
Что такое кортикостероиды
Организм человека вырабатывает кортикостероиды самостоятельно. Синтетически синтезированные варианты этих гормонов используются в медицине для лечения многих воспалительных заболеваний. Как правило, препараты на основе кортикостероидов прописываются пациентам с астмой и другими заболеваниями дыхательных путей для приема в виде ингаляции. Они занесены ВОЗ в список критически важных лекарств.
Смотрите также:
Как Европа борется со второй волной коронавируса
Европу захлестнула вторая волна коронавируса
С приходом осени число новых случаев заражения коронавирусной инфекцией резко взмыло вверх: к ноябрю во многих государствах Европы ежедневный прирост исчислялся десятками тысяч случаев. На фоне всплеска заболеваний COVID-19 все больше стран вновь стали вводить многочисленные ограничения, пытаясь замедлить распространение коронавируса и предотвратить коллапс системы здравоохранения.
Как Европа борется со второй волной коронавируса
Германия: мягкий локдаун
К началу ноября в Германии был установлен новый антирекорд числа заражений — суточный прирост инфицированных SARS-CoV-2 превысил отметку в 20 тысяч. Пытаясь его уменьшить, власти со 2 ноября ввели мягкий локдаун. Канцлер Ангела Меркель призвала жителей страны к пониманию необходимости введенных противоэпидемиологических мер. К середине ноября суточные показатели стали снижаться.
Как Европа борется со второй волной коронавируса
Германия: клубы и спортзалы закрыты, рестораны работают только навынос
Мягкий или частичный локдаун в Германии в основном коснулся сферы досуга и развлечений: закрыты клубы, дискотеки, спортзалы и театры; рестораны, кафе и бары могут торговать только навынос. Школы и детские сады продолжают работать. Ограничения предположительно будут действовать до конца ноября.
Как Европа борется со второй волной коронавируса
Маски: неизменный атрибут осеннего гардероба
Одним из главных требований социального дистанцирования в Германии остается ношение защитных масок. Во многих немецких городах их теперь нужно носить не только в общественном транспорте, но и на оживленных улицах. За нарушение этого правила предусмотрены штрафы от 50 до 250 евро — в зависимости от федеральной земли.
Как Европа борется со второй волной коронавируса
Россия: антирекорды числа заражений и летальных исходов
Суточные показатели прироста заражений коронавирусом в РФ к ноябрю превысили 22 тысячи. 17 ноября в стране был зафиксирован антирекорд смертности — от последствий COVID-19 за сутки умерли 442 человека. Регионы с трудом справляются со второй волной: СМИ пишут о том, что в некоторых больницах койки и раскладушки ставят в коридорах, больным не хватает кислорода, а скорую приходится ждать сутками.
Как Европа борется со второй волной коронавируса
В Москве — одни из самых суровых ограничений в РФ
Несмотря на антирекорды числа зараженных SARS-CoV-2, локдаун в РФ пока объявлять не собираются, вводя точечные ограничения на уровне регионов. Одни из самых суровых — в Москве. С 13 ноября столичные бары и рестораны не могут работать по ночам, вузы переведены на удаленку, запрещено посещение «культурных, выставочных, просветительских мероприятий». Ограничения продлятся до 15 января 2021 года.
Как Европа борется со второй волной коронавируса
Беларусь: массовые демонстрации в условиях пандемии
На фоне роста заражений SARS-CoV-2 в Беларуси ее жители продолжают выходить на многотысячные акции протеста. Лукашенко уже обвинил протестующих в том, что их действия осложняют борьбу с COVID-19. О массовых задержаниях и арестах демонстрантов и об антисанитарных условиях в СИЗО власти умалчивают. К 14 ноября суточный прирост заболеваний превысил 1200 случаев. Многие считают статистику заниженной.
Как Европа борется со второй волной коронавируса
Украина: киноиндустрия и ресторанный бизнес боятся не пережить локдаун выходного дня
Уровень суточных заражений коронавирусом в Украине к середине ноября достиг максимума с начала пандемии, превысив 12 тысяч. В стране введен локдаун выходного дня: по субботам и воскресеньям работают только продовольственные магазины, аптеки, транспорт и заправки. Рестораны, бары и кафе могут торговать навынос. Рестораторы, представители киноиндустрии и сферы торговли опасаются за свой бизнес.
Как Европа борется со второй волной коронавируса
Австрия: жесткий локдаун до 6 декабря
В борьбе с коронавирусом австрийские власти ввели жесткий локдаун. С 17 ноября по 6 декабря выходить из дома разрешается только по определенным причинам — например, для посещения продуктовых магазинов и аптек, поездок на работу, на прием к врачу. Разрешены также прогулки и пробежки. Все магазины за исключением супермаркетов закрыты, аптеки, банки и автозаправки продолжат работать.
Как Европа борется со второй волной коронавируса
Франция: больных COVID-19 отправляют на лечение в Германию
Франция находится на четвертом месте в мире по уровню распространения коронавируса. С начала пандемии здесь выявлено 1,9 млн заражений. Система здравоохранения страны перегружена, некоторых пациентов перевозят на лечение в ФРГ. С конца октября в стране действует локдаун. Жителям отводится один час в день, чтобы сходить в магазин, к врачу или прогуляться в радиусе не более одного километра от дома.
Как Европа борется со второй волной коронавируса
Швеция: коронавирус стал третьей по распространенности причиной смерти
В первом полугодии 2020 года последствия заражения коронавирусом стали третьей по распространенности причиной смерти в Швеции. Около 10 процентов от общего числа умерших в стране скончались от последствий COVID-19, говорится в отчете Минздрава.
Как Европа борется со второй волной коронавируса
Италия: объятия с родителями через пластиковую штору
Италия входит в десятку стран, наиболее пострадавших от коронавируса. Число заражений с начала пандемии превысило миллион. С ноября в стране действует комендантский час. Территория Италии разделена на три зоны риска, в регионах «красной зоны» — частичный локдаун. Многие дома престарелых закрыты для посещения. В одном из них оборудовали комнату с пластиковыми шторами, чтобы люди могли обняться.
Как Европа борется со второй волной коронавируса
Дания: жертвами коронавируса стали норки
Власти Дании распорядились уничтожить всех норок на фермах страны. Причиной стал обнаруженный у норок мутировавший коронавирус SARS-CoV-2, который распространяется на людей и снижает способность к образованию антител. Дания является крупнейшим в мире производителем меха норки. В стране работают 1139 норковых ферм, на которых в сумме живут около 15-17 миллионов норок.
Как Европа борется со второй волной коронавируса
Свет в конце туннеля: вакцины от коронавируса могут появиться уже в начале 2021 года
Немецкая фармацевтическая компания BioNTech и американская корпорация Pfizer 9 ноября объявили о том, что разработанная ими вакцина показала эффективность в 90%. Неделей спустя о 95-процентной действенности своей вакцины заявила американская фирма Moderna. Обе компании намерены подать в США заявку об ускоренной регистрации препарата. Есть надежда, что уже в начале 2021 года вакцина будет доступна.
Автор: Марина Барановская
Астма может защитить от инфицирования коронавирусом
Аллергическая бронхиальная астма, по мнению немецких, китайских, американских и российских ученых, может оказаться защитным фактором при коронавирусе из-за особого типа воспаления, который есть у аллергиков. Однако иммунологи уточняют, что только люди с определенным типом астмы, симптомы которой ухудшаются при столкновении с аллергеном, имеют меньший риск заразиться. При этом если астматик все же заболеет, то переносить вирус он может тяжелее.
Пациенты с аллергической астмой могут легче переносить коронавирусную инфекцию нового типа — у таких людей особый тип воспаления в легких, который предотвращает проникновение вируса. Об этом газете «Известия» заявил академик РАН Александр Караулов.
«Совместно с немецкими, китайскими и американскими коллегами мы изучаем роль наличия аллергической астмы как защитного фактора при COVID-19. Мы уже подготовили научный обзор, который подали в печать, где подробно рассматриваем аспекты данной теории», — уточнил он.
По его словам, астма может оказаться защитным фактором при коронавирусе из-за особого типа воспаления, который есть у всех людей подверженных аллергии — Th-2-опосредованный. Караулов отмечает, что именно поляризация иммунного ответа в эту сторону, возможно, защищает пациентов с аллергической астмой от тяжелой формы коронавируса и от летального исхода.
Врач педиатр-иммунолог, доктор медицинских наук, профессор Андрей Продеус в свою очередь пояснил «Газете.Ru», что сама по себе астма не является защитным фактором.
«Есть данные о том, что у людей, которые имеют аллергию и аллергическую астму, количество Th-2 рецепторов, тех самых, через которых вирус может проникнуть в клетки, их количество меньше. То есть вирусу сложнее инфицировать человека, у которого есть такое аллергическое заболевание», — рассказал медик.
Он напомнил, что астма — это фактически хроническое-аллергическое воспаление, которое проявляется отеком бронхов и гиперсекрецией слизи — то есть большим количеством мокроты в бронхах — а также бронхиальной обструкцией, то есть сужением просвета бронхов в результате реакции на раздражитель аллергического характера.
«Соответственно, человеку становится труднее выдыхать воздух, то есть у него снижается и жизненная емкость легких, и вдыхать и выдыхать ему становится сложнее. Астма — это заболевание хроническое, аллергическое», — подчеркнул Продеус.
Более того, эксперт отметил, что на данный момент говорить о точности этих исследований нельзя. По его словам, есть данные, которые говорят о том, что у людей с бронхиальной астмой чуть меньший риск заразиться при встрече с больным коронавирусной инфекцией.
«Другое дело, нужно понимать, что если человек с астмой заболеет, то он может болеть хуже, потому что у него воспалительный процесс может быть более выражен. Вот заразиться ему сложнее, а болеть он может тяжелее. Такие данные научные совершенно точно существуют, я с ними ознакомлен», — заключил собеседник «Газеты.Ru».
Иммунолог-аллерголог Мария Польнер призвала детально изучить влияние астмы на уязвимость человека перед коронавирусом.
«Разделяют Th-2-эндотип астмы, к которому относят аллергическую астму. При таком типе симптомы могут проявляться/ухудшаться при контакте с аллергеном (пыль, животные, пыльца растений). И Th-2 астму, при которой ключевую роль играет нейтрофильное воспаление и склонность к активной выработке таких цитокинов, как интелейкин-17 (Th27 — эндотип астмы), интерлейкина 1, интерлейкина 6 и ФНО», — уточнила Польнер.
Такая форма астмы, как правило, связана с более тяжелым течением заболевания и достижением худшего контроля над ним. Эти же цитокины, по словам специалиста, задействованы в «цитокиновом шторме» при заболевании коронавирусом.
«Соответственно, при не-Th3-астме есть риск более тяжелого течения COVID-19. Что же касается Th3 типа астмы, то говорить о том, что она защищает от тяжелого течения, преждевременно, но в исследованиях уже показано, что такой тип астмы не увеличивает риски тяжелого течения», — пояснила собеседница «Газеты.Ru»
При этом ранее Минздрав предупреждал россиян, что в группу риска тяжелого течения коронавирусной инфекции, помимо пожилых людей, попадают люди с определенными хроническими заболеваниями: болезнями сердца, диабетом, а также астмой.
С предупреждением ведомства согласилась и пульмонолог РНИМУ им. Н.И. Пирогова Анна Сергеева. По ее мнению, не стоит делать такие заявления, пока не будет 100% гарантии для людей, страдающих аллергической астмой.
«У таких пациентов и так легкие имеют воспалительные процессы, более того, хронические, поэтому говорить о том, что они якобы будут легче переносить коронавирус категорически нельзя. Иммунитет такая вещь, что у кого-то он может сработать в защиту, а у кого-то, наоборот, только навредить, встретившись с неизвестным вирусом», — отметила Сергеева в разговоре с «Газетой.Ru».
Врачи оценили данные об эффективности лекарств от астмы для лечения COVID :: Общество :: РБК
Фото: Денис Гришкин / АГН «Москва»
Промежуточные результаты исследования британских ученых о том, что лекарственные препараты от астмы могут ускорить процесс выздоровления от коронавируса, не на 100% подтверждены, сказал РБК доцент кафедры госпитальной терапии МГМСУ им. Сеченова, врач-пульмонолог Александр Пальман.
«Когда люди болеют неделями — два—три дня это не то, за что нужно категорически бороться», — сказал он.
Пиво и куры. Как в мире поощряют за прививку от COVID. ФотогалереяПо его словам, люди, болеющие астмой, не тяжелее и не чаще болеют COVID-19, чем все остальные пациенты. «Те больные бронхиальной астмой, которых я видел в инфекционном стационаре, благополучно переносили заболевание и в категории риска не попадали», — отметил Пальман. Он предположил, что это может быть связано с приемом ингаляционных гормонов.
«Это лишний раз доказывает, что больной астмой сейчас никак не должен модифицировать терапию и ему стоит придерживаться тому, что назначили», — подчеркнул врач. Он также добавил, что пока не будут готовы окончательные результаты исследования британских ученых, нет смысла назначать препараты от астмы больным коронавирусом.
Большинство больных астмой лечатся неправильно
+ A —
Исследования показали, что грамотно пользоваться ингаляторами умеют единицы россиян
У большинства российский пациентов обструктивные болезни легких — ХОБЛ и бронхиальная астма — не диагностированы. Например, по экспертным оценкам врачей, астмой у нас страдает в 7 раз (!) больше пациентов, чем признано официально.
Но это еще не все беды. Даже если болезни выявлены, очень часто их относят к типу «неконтролируемых». Иными словами, люди лечатся — а толку нет. Почему? Как показали исследования, в большинстве случаев потому, что пациенты просто не умеют пользоваться ингаляторами или, официально говоря, техническими средствами доставки лекарств.
Если говорить о ХОБЛ (хронической обструктивной болезни легких), то эта болезнь стремительно вырвалась с пятого на четвертое место в структуре смертности россиян, а к 2020 году, по прогнозам экспертов, прочно обоснуется уже на третьем. Кстати, эта единственная в мире болезнь, которая демонстрирует такой пугающий рост в структуре смертности. Ее плохую выявляемость в России доктор, медицинский директор известной фармакологической компании Владимир Булатов объясняет крайне низкой доступностью для населения простейшего анализа, который помогает выявлять первый симптомы болезни — спирометрии. Болезнь неизлечимая, однако относится к разряду контролируемых — при условии пожизненной терапии. Если же не лечиться, жизненная функция легких со временем, увы, угасает.
Неизлечимой, но контролируемой называют и бронхиальную астму (БА). Врачи называют эту проблему глобальной — ведь только по официальным данным в России более 1,3 миллиона больных бронхиальной астмой (то есть, 5% взрослого населения страны). В реальности же таких пациентов, как говорит завкафедрой пульмонологии РМАПО, профессор Александр Синопальников, в 7 раз больше. И с такими экспертными оценками согласны практически все врачи-пульмонологи. «У нас явный недоучет таких больных, — говорит профессор Синопальников. – Недавно проведенное исследование GARD среди людей с респираторными симптомами показало, что бронхиальную астму можно диагностировать у каждого четвертого из таких пациентов. По факту же диагноз стоял только у 6,2%».
В основе обеих болезней (и ХОБЛ, и бронхиальной астмы) лежит обструкция бронхов, поэтому лечение схожее — требуется ингаляционная терапия. Она более эффективна, чем прием лекарств внутрь, так как позволяет доставлять лечебные вещества прямо на орган-мишень — бронхи. В результате лекарства требуется в 10 раз меньше, а количество побочных эффектов снижается в разы.
Однако даже самое эффективное лечение станет бесполезным, если врач не сможет научить пациента проводить ингаляции или, если пациент начнет игнорировать лечение. К сожаление, такое встречается у нас сплошь и рядом.
– Раньше часто использовались аэрозольные ингаляторы, теперь они устарели. Самыми эффективными на сегодня признаны многодозовые порошковые ингаляторы, которые можно применять и для базисной терапии, и для скорой помощи. Но проблема в том, что очень многие пациенты не умеют правильно пользоваться ингаляторами. Например, делают неглубокий или очень быстрый вдох, задерживают дыхание менее, чем на 2-3 секунды. А правильная технология ингаляции не менее важна, чем само лекарство, — говорит замглавного врача по терапии ГКБ №24 г.Москвы, завкафедрой общей и клинической фармакологии РУДН Сергей Зырянов.
В Европе и США официально признают, что контроль над течением бронхиальной астмы достигается лишь в 50% случаев. Однако в России ситуация несколько иная. Недавно проведенное у нас исследование НИКА показало: контролировать течение болезни удается лишь 23% больных! То есть, 3 из 4 лечатся без толку. При этом пациенты с наиболее тяжелым течением БА берут болезнь под контроль только в каждом десятом случае! «Когда пациенту ставят диагноз «неконтролируемая бронхиальная астма», часто оказывается, что это либо вообще не астма, либо пациент просто неправильно лечится», — продолжает профессор Синопальников.
Например, под бронхиальную астму могут маскироваться такие болезни, как диффузный зоб, васкулит. Иногда причина — в инородном теле, которое когда-то давно попало в дыхательные пути. Такое бывает нередко… Однако чаще всего больным ставят диагноз «хронический бронхит» — и годами пичкают совершенно ненужными в этой ситуации антибиотиками и противокашлевыми препаратами.
Кроме того, пациенты с бронхиальной астмой, как показали исследования — самые непослушные среди всех групп больных. Они чаще всего игнорируют предписания врачей: их приверженность лечению не превышает 25%. Недавно проведены исследования в Австралии среди пациентов, которые проходили среди пациентов, получающих самое эффективное лечение (комбинацию гормональных средств с бронхорасширяющими препаратами), но так и не достигших контроля над болезнью. Выяснились страшные вещи. Каждый второй из них плевал на рекомендации врачей. 34% выполняли неправильную технику ингаляций. И только у 2%, которые все делали грамотно, можно было говорить о каких-то серьезных проблемах со здоровьем. А 98% нужно было всего лишь научиться правильно вводить лекарство и делать это с регулярностью, прописанной доктором…
Симптомы астмы, способы лечения и форумы
Мы все заняты этим навсегда.
Поделившись своими историями и данными, вы:- помогают друг другу живут лучше и раскрывают лучших способов управлять своим здоровьем сегодня
- помочь исследователям сократить путь к новым методам лечения завтра
Насколько полезны ваши данные? Как объясняет в этом видео соучредитель Джейми Хейвуд.
Что будем делать дальше?
Каждой частью данных, которыми вы делитесь, вы помогаете PatientsLikeMe и нашим партнерам по медицинским исследованиям понять:- Как люди воспринимают каждое состояние по-разному и почему?
- Что улучшает здоровье и жизнь разных людей и почему?
- Как мы можем измерить это улучшение быстрее и эффективнее, а также ускорить клинические испытания?
Присоединяйтесь сейчас, чтобы пожертвовать свои данные
… для вас, для других, навсегда.Вы уже помогли нам узнать:
- Карбонат лития не помогал пациентам с БАС, и мы узнали об этом быстрее, чем клинические испытания. Читайте об этом в Природа.
- Бессонница чаще — даже хуже — встречается у людей с хроническими заболеваниями. Читайте об этом на блог.
- Взаимодействие с другими участниками PatientsLikeMe улучшает ваше здоровье. Прочтите это на healthaffairs.org.
- Тяжесть симптомов болезни Паркинсона меняется быстрее, чем думали исследователи, поэтому клинические испытания следует планировать иначе.Читайте об этом на JMIR.
Что такое астма?
Астма — хроническое респираторное заболевание, проявляющееся затруднением дыхания из-за сужения бронхиальных проходов, которое может сопровождаться хрипом, кашлем и ощущением сжатия в груди.
Общие симптомы, о которых сообщают люди, страдающие астмой
На сообщения могут влиять другие состояния и / или побочные эффекты лекарств. Мы спрашиваем об общих симптомах (тревожное настроение, подавленное настроение, усталость, боль и стресс) независимо от состояния.
Последнее обновление:
Бронхиальная астма. Помощь и информация при астме. Пациент
Астма характеризуется приступообразной и обратимой обструкцией дыхательных путей. Это все чаще понимают как воспалительное состояние в сочетании с повышенной реактивностью бронхов. Острая астма включает:
- Бронхоспазм (спазм гладкой мускулатуры, сужающий дыхательные пути).
- Чрезмерное выделение секрета (закупорка дыхательных путей).
Триггеры вызывают воспалительный каскад внутри бронхиального дерева, приводящий к типичным симптомам астмы — например, хрипу, одышке, стеснению в груди, кашлю.
При лечении стойкое воспаление возникает только у пациентов с недостаточно леченной астмой. Если их воспаление лечить надлежащим образом, не будет никаких признаков продолжающегося воспаления. Пациенты с недостаточно леченной астмой, у которых сохраняется хронический низкий уровень воспаления, могут затем подвергнуться ремоделированию дыхательных путей и развиться заболевание фиксированных дыхательных путей, которое больше не поддается лечению бронходилататорами или вообще не реагирует на них.
Острая тяжелая астма (астматический статус) может быть опасной для жизни, и болезнь вызывает серьезные осложнения, поэтому ее необходимо лечить энергично. Большая часть лечения астмы осуществляется в рамках первичной медико-санитарной помощи.
Эпидемиология
[1]- Несомненно, астма является очень распространенным заболеванием, и, согласно Asthma UK [2] :
- , 5,4 миллиона человек в Великобритании получают лечение от астмы: 1 из 11 детей и 1 из 12 взрослых.
- Это наиболее распространенное хроническое заболевание у детей.
- Стоимость астмы для NHS составляет около миллиарда фунтов в год.
- Резкий рост заболеваемости астмой и другими аллергическими заболеваниями в период с начала 1960-х до конца 1980-х годов воспринимается как следствие интенсивной миграции из сельских в городские регионы, из бедных развивающихся стран в богатые, но высокоразвитые промышленные регионы Европы и Азии. и Americas [3] .
- Астма у взрослых отличается от астмы у детей тем, что она чаще не является атопической, тяжелой и имеет более низкую частоту ремиссии.
- Хотя астма имеет относительно низкую смертность среди молодых людей, она связана со значительной заболеваемостью и смертностью среди пожилых людей.
Цифры в рамках индивидуальной практики, основанные на регистре возраста / пола / заболевания, имеют тенденцию значительно переоценивать истинную распространенность, поскольку многие из них перерастают астму без удаления диагноза. Его следует изменить на в анамнезе астмы , когда пациент больше не получает лечение от этого состояния.
Факторы риска
Существует длинный список возможных факторов риска, который включает:
- Атопия в личном анамнезе.
- Семейный анамнез астмы или атопии.
- Внутренняя городская среда; социально-экономическая депривация.
- Ожирение.
- Недоношенность и низкая масса тела при рождении.
- Вирусные инфекции в раннем детстве.
- Курение.
- Курение матери.
- Раннее воздействие антибиотиков широкого спектра действия.
Возможные защитные факторы включают:
- Вагинальные роды — метаанализ показал, что кесарево сечение связано с повышенным риском астмы [4] .
- Возрастающее братство.
- Сельскохозяйственная среда [5] .
Считалось, что грудное вскармливание дает некоторую защиту, но недавние исследования вызвали сомнения относительно этого [6] .
Презентация
[7]Признаки, повышающие вероятность астмы у взрослых, включают:
- Более одного из следующих симптомов: хрип, одышка, стеснение в груди и кашель, особенно если:
- Симптомы усиливаются. ночью и рано утром.
- Симптомы появляются в результате физических упражнений, воздействия аллергенов и холодного воздуха.
- Симптомы присутствуют после приема аспирина или бета-адреноблокаторов.
- История атопического расстройства.
- Семейный анамнез астмы и / или атопического расстройства.
- Распространенный хрип выслушивается при аускультации грудной клетки.
- Иначе необъяснимый низкий объем форсированного выдоха за одну секунду (ОФВ1) или пиковый поток выдоха (исторические или серийные показания).
- Эозинофилия периферической крови без объяснения причин.
Информацию о детях см. В отдельной статье «Диагностика детской астмы в системе первичной медико-санитарной помощи».
История болезни
История болезни чрезвычайно важна, поскольку пациенты могут поступать в период между острыми приступами, когда обследование и обследование могут быть полностью нормальными. Важен пароксизмальный характер состояния.
Хрипы или хрипы можно рассматривать как основную особенность, но это может вводить в заблуждение. Убедитесь, что понимание пациентом или его родителем / опекуном понятия «хрип» такое же, как и у вас — свистящие, писклявые или задыхающиеся звуки, а также другой стиль, скорость или тембр дыхания иногда описываются как «хрипы», поэтому это важно. уточнить.Также хрип может отсутствовать при тяжелой форме астмы, когда поток воздуха недостаточен, чтобы вызвать хрип — остерегайтесь тихой груди.
Спросите, что происходит при атаке. Существует ряд возможностей, включая хрип (часто, но не всегда), кашель, одышку и стеснение в груди.
Спросите, существует ли очевидный провоцирующий или усугубляющий фактор для приступов:
- Симптомы простуды — инфекция верхних дыхательных путей (ИВДП) — часто вызывают обострения.
- Холодный воздух — если это вызывает боль в груди у взрослого, это может быть стенокардия.
- Физические упражнения — симптомы могут возникать во время упражнений, но чаще после упражнений. Бег хуже, чем езда на велосипеде.
- Сигаретный дым.
- Загрязнение воздуха — исследования показывают, что загрязнение воздуха может спровоцировать острые приступы или усугубить хроническую астму, особенно у детей. Двуокись азота, двуокись серы и озон, кажется, являются главными виновниками. (Подробную информацию о текущих уровнях загрязнения воздуха можно найти в «Ежедневном индексе качества воздуха») [8] .
- Аллергены — обострения могут возникать сезонно в связи с воздействием пыльцы или после контакта с такими животными, как кошки, собаки или лошади.
- Время суток — в течение ночи наблюдается естественный спад пикового расхода, который у уязвимого человека может вызвать или усугубить симптомы. Это может вызвать ночное бодрствование или просто одышку или хрипы по утрам.
- Связанный с работой — если симптомы улучшаются дома / во время отпуска, астма может быть связана с профессиональной деятельностью. Это имеет серьезные последствия, и разумно направить человека к терапевту или к терапевту. См. Отдельную статью о профессиональной астме.Взрослых с новым диагнозом астмы следует обследовать на предмет профессиональной астмы.
Прошлый, настоящий и семейный анамнез
- Атопическая экзема, астма и сенная лихорадка, как правило, передаются вместе у отдельных лиц и в семьях.
- Спросите о лекарствах — возможно, пациент недавно начал принимать бета-адреноблокаторы (в том числе капли от глаукомы) или принимал противовоспалительные препараты. Связь между нестероидными противовоспалительными препаратами (НПВП), включая аспирин, и ускорением астмы хорошо задокументирована, но на самом деле это наблюдается нечасто.
- Спросите о курении, в том числе о пассивном курении.
Обследование
См. Отдельную статью «История респираторной системы и обследование». Следует исследовать грудную клетку, но это может быть нормальным явлением между приступами:
- Перед исследованием грудной клетки проверьте частоту пульса. Это может быть искусственно повышено за счет чрезмерного использования агонистов бета 2 , но, тем не менее, тахикардия является существенным признаком. Частота дыхания выше 25 вдохов в минуту и частота сердечных сокращений выше 110 ударов в минуту считаются важными признаками у взрослых [7] .Если возможно, также проверьте сатурацию кислорода при острых приступах (сатурация <92% указывает на более тяжелую подгруппу пациентов, которым может потребоваться госпитализация).
- Посмотрите на дыхание пациента:
- Оно быстрое?
- Трудится?
- Они кажутся встревоженными?
- Могут ли они говорить полными предложениями?
- Используются ли вспомогательные дыхательные мышцы?
- Есть ли дыхание поджатой губой?
- Есть ли цианоз?
- Обратите внимание на соотношение фаз вдоха и выдоха.Обычно это можно оценить, посчитав , один, , на входе и , один, два, , на выходе. Это соотношение 2: 1 фазы выдоха к фазе вдоха является нормальным. Чем длиннее фаза выдоха по сравнению с фазой вдоха, тем серьезнее обструкция.
- Грудная клетка может казаться гиперинфлированной.
- При хронической астме может быть деформация грудной клетки — например, борозды Харрисона.
- У маленького ребенка может наблюдаться межреберная рецессия с респираторной недостаточностью.
- Убедитесь, что нет отклонения трахеи или каких-либо отклонений при перкуссии, указывающих на пневмонию, коллапс легких или пневмоторакс.
- Могут быть диффузные хрипы на выдохе. Если они не диффузные и особенно асимметричные у ребенка, с подозрением относитесь к вдыхаемому инородному телу. Также могут быть хрипы на вдохе. Если хрипы преимущественно инспираторные, а фаза вдоха длится, это говорит о том, что обструкция дыхательных путей находится за пределами грудной клетки.
Диагноз
[7, 9]- Проведите структурированную клиническую оценку для оценки начальной вероятности астмы.Это должно быть основано на:
- История повторяющихся эпизодов (приступов) симптомов, в идеале подтвержденных переменным пиковым потоком при симптомах и бессимптомном течении.
- Симптомы хрипов, кашля, одышки и стеснения в груди меняются со временем.
- Записанное наблюдение хрипа, услышанного медицинским работником.
- В личном / семейном анамнезе другие атопические состояния (особенно атопическая экзема / дерматит, аллергический ринит).
- Нет симптомов / признаков, позволяющих предположить альтернативный диагноз.
- Сравните результаты диагностических тестов, проведенных, когда у пациента нет симптомов, с результатами, проведенными, когда у пациента есть симптомы, чтобы выявить изменения с течением времени.
- Выполните спирометрию, используя нижний предел нормы, чтобы продемонстрировать обструкцию дыхательных путей, обеспечить исходный уровень для оценки реакции на начало лечения и исключить альтернативные диагнозы. Обструктивная спирометрия с положительной обратимостью бронходилататора увеличивает вероятность астмы. Нормальная спирометрия у бессимптомного пациента не исключает диагноза астмы.
- У пациентов с высокой вероятностью астмы:
- Запишите пациента как пациента, у которого есть вероятность астмы, и начните тщательно контролируемое начало лечения (обычно шесть недель ингаляционных кортикостероидов).
- Оцените состояние пациента с помощью проверенного вопросника по симптомам, в идеале подтвержденного тестами функции легких (ОФВ1 при посещении клиники или последовательными пиковыми потоками на дому).
- При хорошем симптоматическом и объективном ответе на лечение подтвердите диагноз астмы и запишите основание, на котором был поставлен диагноз.
- Если ответ плохой или сомнительный, проверьте технику ингаляции и соблюдение режима, назначьте дальнейшие тесты и рассмотрите альтернативные диагнозы.
- Национальный институт здравоохранения и повышения квалификации (NICE) выпустил руководство, в котором рекомендуется объективное тестирование с помощью спирометрии и FeNO для большинства людей с подозрением на астму. См. Подробности в разделе «Расследования».
- NICE не рекомендует использовать следующие диагностические тесты для диагностики астмы: кожные прик-тесты на аэроаллергены, общий и специфический IgE в сыворотке крови или количество эозинофилов в периферической крови.Однако NICE рекомендует кожные прик-тесты на аэроаллергены или специфические тесты на IgE для выявления триггеров после того, как был поставлен формальный диагноз астмы.
Неопределенность диагностики
После завершения вышеуказанных исследований неопределенность диагностики может остаться. Рекомендации NICE включают диагностические алгоритмы в этих обстоятельствах для взрослых и детей, которые включают мониторинг вариабельности пикового кровотока в течение периода от 2 до 4 недель, а также тесты на гиперреактивность бронхов с использованием метахолиновой или гистаминовой пробы [9] .
В ближайшие годы можно будет выявлять пациентов с бессимптомной астмой и, следовательно, с основным воспалением, используя более чувствительные тесты (например, импульсную осциллометрию или контрольное тестирование), когда оборудование станет доступным в клинических условиях, а не только в условиях чисто исследовательских целей. .
Дифференциальный диагноз
Астма — очень распространенное заболевание, но есть много других диагнозов, которые необходимо учитывать: «Не всякая астма и все хрипы — это не астма. См. Отдельную статью «Свистящее дыхание у детей».
Дети
- Бронхиолит — помните об опасности постановки окончательного диагноза астмы у очень маленького ребенка.
- Особенно, если проблема присутствует с рождения, рассмотрите муковисцидоз. Это также может вызвать тяжелые инфекции и постоянный кашель.
- Другие врожденные проблемы могут проявляться с рождения или в раннем младенчестве — например, структурные аномалии гортани или трахеи, врожденные пороки сердца.
- Дисфункция голосовых связок имитирует стероидорезистентную астму [10] .
- Рвота и аспирация у младенцев указывают на гастроэзофагеальный рефлюкс, который может вызвать кашель в положении лежа.
- Вдыхание инородного тела может происходить в любом возрасте: от младенца с любопытством орально до выступающего ребенка старшего возраста, который ловит ртом арахис или виноград. Арахис, как правило, попадает прямо в правый главный бронх, вызывает сильное воспаление и закупоривает правую нижнюю долю.Эпизод удушья, возможно, не наблюдался взрослым или произошел достаточно давно, чтобы семья забыла о нем.
- Постназальное выделение вызывает кашель, усиливающийся ночью.
- Стридор на вдохе и хрипы предполагают заболевание гортани, включая круп.
- Очаговые признаки могут указывать на бронхоэктаз или туберкулез. Последнее очень важно, если ребенок из семьи повышенного риска.
Взрослые
- ХОБЛ (см. Также отдельную статью «Диагностика ХОБЛ»):
- Обратимость отличает астму от ХОБЛ, хотя обратимость скорее относительная, чем абсолютная.
- Люди с тяжелой астмой могут никогда не достичь полностью нормальных показателей функции легких, а ХОБЛ редко бывает полностью невосприимчивой к лекарствам.
- У людей с астмой, которые не лечились или не соблюдали соответствующие схемы (не обязательно с тяжелой астмой), может развиться ремоделирование дыхательных путей из-за хронического воспаления и, следовательно, может не наблюдаться значительной обратимости.
- Почти все пациенты с ХОБЛ курят или курили в прошлом. У людей с астмой также может развиться ХОБЛ.Вопрос о том, отражает ли это прогрессирование заболевания или сопутствующую патологию, остается спорным.
- Синдром наложения астмы и ХОБЛ характеризуется постоянным ограничением воздушного потока с некоторыми особенностями, обычно связанными с астмой, и несколькими особенностями, обычно связанными с ХОБЛ [11] .
- Сердечная недостаточность может вызвать ночной кашель и сердечную астму.
- Ишемическая болезнь сердца — стеснение в груди или боль, особенно при сильном ветре холодным утром — может быть астма или стенокардия.
- Важно помнить о злокачественных новообразованиях, особенно у курильщиков. Ищите дубинки, которые также возникают при бронхоэктазах. Злокачественное новообразование — это не только рак легких, но и поражение верхних дыхательных путей.
- Гастроэзофагеальный рефлюкс может вызвать ночной кашель, а постназальный капель может вызвать усиление кашля в положении лежа.
- Дисфункция голосовых связок имитирует стероидорезистентную астму [10] .
- К другим менее частым причинам хронического кашля, хрипов или одышки относятся легочный фиброз, интерстициальное заболевание легких, рецидивирующая тромбоэмболия легочной артерии и туберкулез.
Отличите хрипы от одышки при физической нагрузке — это может быть связано с сердечной недостаточностью, тяжелой анемией и ожирением, часто усугубляемым недостатком физической формы.
Исследования
Пиковый поток
Измерение максимальной скорости выдоха (PEFR) — это самый простой и самый простой тест. Каждый терапевт должен иметь миниатюрный пикфлоуметр Райта с одноразовыми мундштуками, а меньший, с низкими показаниями часто полезен для детей и при более серьезных препятствиях.Следует проявлять осторожность при диагностике астмы на основании показаний пикового потока, но это играет важную роль в лечении установленной астмы.
Функциональные тесты легких, будь то пиковая скорость потока или спирометрия, ненадежны в возрасте до 5 лет и даже среди некоторых детей старшего возраста и взрослых, которым не хватает понимания или координации для выполнения задачи. Помимо обструкции дыхательных путей, недостаточная физическая нагрузка или нервно-мышечное заболевание ограничивают работоспособность. Тем, кто может надежно использовать измеритель пикового потока, часто бывает полезно назначить измеритель пикового потока для домашнего использования, чтобы стимулировать самоконтроль и корректировку лечения в соответствии с планом самоуправления.
Методика
- Посоветуйте пациенту сделать глубокий вдох и как можно быстрее и с максимальной силой выдохнуть в глюкометр.
- Самая первая часть — это все, что имеет значение для этого теста, и нет необходимости полностью опорожнять легкие.
- Запишите лучшее из трех тестов. Продолжайте удары, если скорость двух самых больших ударов не превышает 40 л / мин, так как пациент все еще осваивает технику.
Интерпретация
- Доступны графики «нормальных значений».Существуют разные диаграммы для мужчин и женщин, поскольку у мужчин, как правило, пиковые потоки выше, чем у женщин, при прочих равных параметрах. Ожидаемый PEFR увеличивается с увеличением роста и изменяется с возрастом, достигая пика в начале 20-летнего возраста, а затем постепенно снижаясь. Существующие нормативные таблицы критикуют за то, что они устарели и не учитывают этническое разнообразие.
- Пиковую скорость потока у пациента можно сравнить с приведенной нормой для его возраста, пола и роста. Тем не менее, для пациента с астмой часто бывает более полезно сравнить изменения с наилучшим пиковым потоком, зарегистрированным в клинически стабильный период при оптимальном лечении.Таким образом, пациент с астмой может иметь «прогнозируемый» PEFR 500 л / мин, но знать, что пиковый поток 400 л / мин указывает на разумный контроль и что там, где он падает до 300 л / мин, требуются соответствующие действия.
- Пациентов часто просят вести дневник пикового потока (записывая PEFR несколько раз в день в течение нескольких недель). Это нормально, когда пиковая скорость потока немного снижается за ночь, и эти «ночные провалы» могут усиливаться при астме. Заметные суточные колебания пикового расхода (> 20%) значительны.Могут быть значительные ежедневные колебания, и пациент может продемонстрировать, что тестирование PEFR после определенных отягчающих действий вызывает измеримые провалы. PEFR лучше всего записывать на диаграмме, которая графически иллюстрирует эту изменчивость. Вариабельность пикового кровотока неспецифична для астмы, поэтому ее диагностическая ценность является спорной. [7] .
- Тестирование обратимости может быть выполнено с тестированием PEFR у субъектов с ранее существовавшей обструкцией дыхательных путей и демонстрируется увеличением> 60 л / мин.
- Дневники пикового потока также могут быть полезны пациентам с умеренной или тяжелой астмой. Они могут дать объективное предупреждение о клиническом ухудшении.
Спирометрия
- В настоящее время спирометрия предпочтительнее измерения пиковой скорости потока для первоначального подтверждения обструкции дыхательных путей при диагностике астмы, поскольку считается, что она обеспечивает более четкую идентификацию обструкции дыхательных путей, менее зависимую от усилий и более воспроизводимую [7] . Спирометрия измеряет весь объем, который может быть выдох за один вдох (жизненная емкость легких).Он также позволяет рассчитать процент выдоха за первую секунду — ОФВ1. Однако, как и в случае с пиковым потоком, некоторые (особенно маленькие дети) могут не справиться с этим надежно.
- Спирометрия может быть нормальной у лиц, в настоящее время бессимптомных, и не исключает астму, и ее следует повторить, в идеале при наличии симптомов. Однако нормальная спирограмма при наличии симптомов делает диагноз астмы маловероятным.
- Он также предлагает хорошее подтверждение обратимости у пациентов с ранее существовавшей обструкцией дыхательных путей, у которых обнаружено изменение ОФВ1 на> 400 мл после испытания краткосрочной бронходилатирующей / долгосрочной терапии кортикостероидами.
Фракционный выдыхаемый закись азота (FeNO)
- NICE рекомендует объективное тестирование с помощью спирометрии и FeNO для большинства людей с подозрением на астму. Тесты FeNO измеряют уровень оксида азота в выдыхаемом воздухе. Считается, что повышенные уровни связаны с воспалением легких и астмой [9] . Это контрастирует с руководством SIGN / BTS 2019, в котором рекомендуется использовать тест FeNO в качестве дополнительного исследования для проверки эозинофильного воспаления при наличии диагностической неопределенности.Экономическая эффективность и практические трудности тестирования FeNO для каждого пациента с подозрением на астму были подвергнуты сомнению в Обществе респираторной службы первичной медико-санитарной помощи. Они предполагают, что, возможно, будет более целесообразно проводить его в диагностических центрах на уровне сообщества промежуточной или вторичной медицинской помощи. установка [12] .
CXR
CXR замечательно нормален даже при очень тяжелой астме. Его не следует использовать в повседневной практике при оценке астмы, но следует учитывать рентгенографию у любого пациента с атипичным анамнезом или с атипичными результатами обследования [7] .
Оценка и обзор
[7]См. Отдельную статью «Острая тяжелая астма и астматический статус».
Все пациенты с астмой, находящиеся в первичной медико-санитарной помощи, должны проходить обследование не реже одного раза в год. Обзоры должны включать:
- Симптоматическая контрольная оценка с использованием инструмента на основе направленных вопросов. Подход Королевского колледжа врачей «три вопроса» широко используется и ценится за его простоту, хотя он плохо подтвержден:
- Были ли у вас проблемы со сном из-за симптомов астмы, включая кашель?
- Были ли у вас обычные симптомы астмы в течение дня (кашель, хрипы, стеснение в груди или одышка)?
- Мешала ли ваша астма вашей обычной деятельности (работа по дому, работа, учеба и т. Д.)?
- Альтернативы включают Анкету контроля астмы, Контрольный тест астмы и Анкету качества жизни мини-астмы.
- Измерение и запись функции легких с помощью пиковой скорости потока или спирометрии.
- Рассмотрение обострений в предыдущем году, приема пероральных кортикостероидов и отсутствия учебы или работы.
- Проверить технику использования ингалятора.
- Проверьте соблюдение пациентом режима лечения и использование бронходилататоров. Пересмотрите использование лекарств — использование более двух канистр с лекарством в месяц или 10-12 затяжек в день связано с плохо контролируемой астмой и повышенным риском астмы.
- Проверьте, владеет ли пациент и использует ли план действий при астме.
Стратификация риска
[7]Следует предпринять попытку стратифицировать риск будущих приступов:
- При каждом обзоре астмы спрашивайте об истории предыдущих приступов, объективно оценивая текущий контроль астмы и анализируя использование снотворных.
- У детей коморбидные атопические состояния, более молодой возраст, ожирение и воздействие табачного дыма в окружающей среде следует рассматривать как маркеры повышенного риска будущих приступов астмы.
- У взрослых пожилой возраст, женский пол, снижение функции легких, ожирение, курение и депрессия следует рассматривать как маркеры несколько повышенного риска будущих приступов астмы.
Планы управления должны быть направлены на снижение статуса риска для пациента.
Управление
[7, 9]Пошаговый подход
См. Отдельные статьи «Ведение астмы у взрослых и Ведение астмы у детей». NICE установил стандарты качества для лечения астмы [13] . Эти научно обоснованные стандарты охватывают все аспекты диагностики и лечения.
Поскольку менеджмент подробно обсуждается в другом месте, этот раздел будет ограничен общими принципами.Ведение астмы основано на четырех принципах:
- Контролировать симптомы, включая ночные симптомы и симптомы, связанные с физическими упражнениями.
- Предотвратить обострения и необходимость в спасательных препаратах.
- Достижение наилучшей возможной функции легких (практически, FEV1 и / или PEFR> 80% от прогнозируемого или наилучшего).
- Свести к минимуму побочные эффекты.
Для этого:
- Начните с соответствующего шага в соответствии с серьезностью состояния представления.
- Достичь раннего контроля.
- Увеличьте или уменьшите дозу лекарства, чтобы обеспечить оптимальный контроль без чрезмерного приема лекарств. Поддерживайте пациентов на минимально возможной дозе ингаляционных стероидов. Уменьшайте дозу медленно, на 25-50%, каждые три месяца.
- Всегда проверяйте соответствие текущим лекарствам и технике ингаляции и, насколько это возможно, исключайте триггеры. до начала приема нового препарата.
- Обучение пациентов и доступ к письменному индивидуальному плану действий считаются критически важными.
При лечении астмы очень важно учитывать верхние дыхательные пути. Гораздо труднее успешно лечить астму, если сопутствующий аллергический ринит не контролируется должным образом [14] .
Устройства
Доставка лекарств в легкие — очень эффективный метод с точки зрения как скорости действия, так и ограничения системных побочных эффектов. Однако важно убедиться, что пациент умеет пользоваться ингалятором. Просто выписать рецепт на ингалятор с отмеренной дозой (MDI) недостаточно; Необходимо предпринять шаги, чтобы научить пациента пользоваться устройством и проверить технику.Есть много типов ингаляторов, и ими могут пользоваться даже самые молодые. Выбор обсуждается в отдельной статье «Какое устройство при астме?» статья. Обсуждается также ценность спейсеров, поскольку не только у молодых людей плохая координация движений; Прокладки могут быть столь же важны как для взрослых, так и для пожилых людей, испытывающих трудности. См. Отдельную статью «Небулайзеры для общей практики».
Медикаментозное лечение
Действующие в Великобритании руководящие принципы рекомендуют следующее поэтапное лекарственное лечение для взрослых [7, 9] :
- Шаг 1 — для людей с очень легкой, перемежающейся астмой, периодическое использование бета-препарата 2 Ингалятор -агонист может быть всем, что требуется, но всем пациентам с астмой следует назначать его для кратковременного облегчения симптомов по мере необходимости.
- Шаг 2 — начните регулярные ингаляции стероидов в дозе, соответствующей тяжести заболевания (200-800 мкг / день беклометазона дипропионата или его эквивалента). Причинами для начала приема ингаляционных кортикостероидов должны быть:
- Обострение в предыдущие два года.
- Использование ингалятора бета 2 -агонистов более трех раз в неделю.
- Симптоматика астмы более трех раз в неделю.
- Пробуждение из-за астмы чаще одного раза в неделю.
- Шаг 3 — рекомендуется начальная дополнительная терапия.NICE рекомендует использовать антагонист лейкотриеновых рецепторов (LTRA) перед лечением бета-агонистом длительного действия 2 (LABA). LABA не следует использовать без одновременного приема ингаляционных стероидов. Если контроль хороший, продолжайте, но, если нет ответа, прекратите и увеличьте дозу ингаляционного кортикостероида (до 800 мкг / день беклометазона дипропионата или его эквивалента). При частичном улучшении продолжайте LABA, но также увеличивайте дозу ингаляционных кортикостероидов.Если это не дает контроля, попробуйте теофиллин с замедленным высвобождением (SR).
- Этап 4 — при постоянном плохом контроле увеличьте количество ингаляционных стероидов до 2000 мкг / день беклометазона дипропионата или его эквивалента и / или добавьте четвертое лекарственное средство (антагонист лейкотриеновых рецепторов, теофиллин SR или таблетку бета 2 -агониста).
- Шаг 5 — постоянное или частое использование пероральных стероидов, поддержание высоких доз ингаляционных стероидов.
Направление к респираторному терапевту будет нормальным на этапах 4–5 в зависимости от опыта.
Омализумаб [15]
NICE рекомендует омализумаб в качестве варианта лечения тяжелой стойкой подтвержденной аллергической IgE-опосредованной астмы в качестве дополнения к оптимизированной стандартной терапии для людей в возрасте 6 лет и старше, которым требуется постоянное или частое лечение оральные кортикостероиды (четыре или более курсов в предыдущем году). Омализумаб должен назначаться только специалистом.
Оптимизированная стандартная терапия определяется как полное испытание и, если оно переносится, документированное соблюдение режима ингаляционных высоких доз кортикостероидов, LABA, антагонистов лейкотриеновых рецепторов, теофиллинов, пероральных кортикостероидов и отказ от курения, если это клинически целесообразно.
Астма, вызванная физическими упражнениями
В большинстве случаев астма, вызванная физической нагрузкой, указывает на плохо контролируемую астму и требует регулярного лечения ингаляционными стероидами, помимо упреждающего использования бронходилататоров при подготовке к спорту. Если физические упражнения представляют особую проблему и пациенты уже принимают ингаляционные кортикостероиды, рассмотрите возможность добавления LABA, ингибиторов лейкотриенов, хромонов, пероральных бета-агонистов 2 или теофиллинов.
Осложнения
Неадекватный контроль астмы приводит к высокой заболеваемости и низкому качеству жизни, с высокой долей потерянных рабочих дней и случаев госпитализации в неотложной помощи.Осложнения в основном связаны с обострениями:
Люди продолжают умирать от астмы. В 2017 году 1484 человека в Великобритании умерли от приступа астмы [2] . Общей чертой смертей от астмы является то, что пациент и / или медицинский персонал недооценивают тяжесть приступа. Пациенты часто имеют неблагоприятные психосоциальные факторы, которые влияют на способность судить о своем заболевании или управлять им, что приводит к позднему обращению. Регистры астмы группы риска в первичной медико-санитарной помощи не уменьшают количество обострений, но улучшают ведение и количество госпитализаций для пациентов высокого риска [16] .
Прогноз
Многие дети будут хрипеть в раннем возрасте (около 30% детей в возрасте до 3 лет) в ответ на инфекции дыхательных путей, но большинство, похоже, вырастают из них к тому времени, когда они пойдут в школу [17] . Некоторые из них будут продолжать хрипеть и проявлять стойкие или интервальные симптомы, как у детей старшего возраста с атопической астмой. Предикторы продолжения хрипов включают [7] :
- Презентация после двухлетнего возраста.
- Мужской пол у детей препубертатного возраста.
- Частые или тяжелые приступы хрипов.
- Атопия в личном или семейном анамнезе.
- Нарушение функции легких.
Некоторые дети заболевают астмой в более позднем детстве, и у них, по-видимому, меньше шансов иметь маркеры атопии в раннем возрасте по сравнению с стойкими ранними хрипами [18] .
Профилактика
«Гигиеническая гипотеза» предполагает, что снижение воздействия детских инфекций, эндотоксинов и бактерий увеличивает риск развития атопии. [19] .Было показано, что это чрезмерное упрощение и есть много аномалий. В настоящее время считается, что существуют разные модели или классы иммунного ответа (например, атопический, подверженность неблагоприятным детским явлениям, нейтральный, устойчивый и смешанный), которые определяют развитие астмы и многих других заболеваний [20] .
Текущие руководящие принципы предлагают пропагандировать грудное вскармливание (из-за его других преимуществ и возможного профилактического эффекта) и отказ от курения среди родителей; однако отсутствуют данные о других стратегиях (например, изменении рациона матери во время беременности, отлучении от груди или раннем избегании аэроаллергенов) [7] .
выдержек из 3-го Международного форума по тяжелой астме (ISAF) | Клиническая и трансляционная аллергия
P01 Грибковые сообщества в домашней пыли, связанные с развитием атопического дерматита у младенцев
Килионг Чой
Сеульский медицинский центр, Сеул, Южная Корея
Переписка : Кильонг Чой — [email protected]
Клиническая и трансляционная аллергия 2017, 7 (Дополнение 2) : P01
Введение : В нашем эпидемиологическом исследовании эффект воздействия плесени был связан с обострением или развитием атопического дерматита (АД).Воздействие плесени на матери во время беременности или воздействие плесени в раннем возрасте особенно влияет на повышенный риск развития болезни Альцгеймера. Однако его конкретный механизм до сих пор остается неясным. Кроме того, пыль является хранилищем и концентратором многих химических и биологических агентов, включая грибки. Цели этого исследования состояли в том, чтобы определить грибковую микробиоту (микобиоту) в домашней пыли и выяснить, связана ли микобиота с развитием БА.
Метод : Для идентификации микобиоты в домашней пыли было выполнено пиросеквенирование ДНК, направленное на область внутреннего транскрибируемого спейсера (ITS).Здесь мы исследовали состав грибных сообществ в образцах пыли из домов 20 здоровых и 20 детей с БА, диагностированных в возрасте 6 и / или 12 месяцев.
Результаты : Всего в домашней пыли было выделено 7 типов и 399 родов грибов. Альфа-разнообразие грибов было одинаковым между двумя группами. Однако наши результаты показывают, что разные грибковые сообщества между здоровыми группами и группами AD. Роды Alternaria, Aspergillus, Fusarium и Candida , принадлежащие Ascomycota и известные как обычные аллергены, были более распространены в образцах пыли для младенцев с AD.С другой стороны, Malassezia, Pleuotus и Trichosporon , принадлежащие к Basidiomycota, были менее многочисленными в образцах пыли для младенцев с AD.
Заключение : Домашняя пыль младенцев с БА демонстрирует более высокое содержание специфических грибов, известных как аллергены, что позволяет предположить, что различное грибковое воздействие пыли может быть связано с развитием БА в младенчестве.
Ключевые слова : Домашняя пыль, атопический дерматит, младенцы, грибковые сообщества
Таблица 1 Оценка охвата библиотеки и разнообразие последовательностей грибковых ITS-генов пиросеквенирование
| Я БЫ | Допустимые чтения | ОТЕ | Чао1 | Шеннон | Симпсон | Товары Lib.Покрытие |
|---|---|---|---|---|---|---|
| S13-033-C | 9475 | 474 | 769,5882 | 3,619653 | 0.114784 | 0,978786 |
| S12-073-C | 8588 | 456 | 567,125 | 4.541252 | 0,02198 | 0,985212 |
| S12-067-C | 10169 | 611 | 731.3051 | 4,629529 | 0,024318 | 0,983381 |
| A13-033-C | 9719 | 377 | 455.9153 | 3,6 | 0,0 | 0,99002 |
| A12-080-C-22 | 7111 | 315 | 404.7581 | 3,54 1059 | 0,09324 | 0,985094 |
| A12-072-C | 7899 | 439 | 757.3333 | 3,9 | 0,051364 | 0,97582 |
| A12-054-C | 9467 | 343 | 574.6667 | 3,859098 | 0,05143 | 0,985212 |
| Y10-533-C | 10273 | 520 | 775.6081 | 4,314013 | 0,038003 | 0,981018 |
| C12-044-C | 8788 | 382 | 518.1224 | 4,288241 | 0,030933 | 0,9868 |
| Y12-016-C | 11603 | 576 | 952.9615 | 4,045346 | 0,052539 | 0,979057 |
| A13-047-C | 9386 | 517 | 740.9474 | 4,419917 | 0,037477 | 0,98029 |
| C13-065-C | 11197 | 469 | 599.013 | 4,253351 | 0,033662 | 0,987318 |
| A10-581-C | 11167 | 530 | 693.4 | 4,24386 | 0,047244 | 0,984597 |
| A10-609-C | 12620 | 725 | 1126.857 | 4,347734 | 0,035431 | 0,976941 |
| A12-037-C | 11089 | 828 | 1181.979 | 4,64697 | 0,035575 | 0,970962 |
| A13-069-C | 12210 | 764 | 1144.971 | 4, | 60,02687 | 0,976904 |
| C13-067-C | 10215 | 570 | 733.8298 | 4,774492 | 0,021033 | 0,98277 |
| S12-072-C | 6413 | 317 | 375.2632 | 3, | 60,058516 | 0,987213 |
| Y12-044-C | 12008 | 638 | 949.3542 | 4,230534 | 0,070634 | 0,979597 |
| A12-071-C | 4753 | 544 | 746.4118 | 5,021128 | 0,018621 | 0,960867 |
| Y12-051-C | 7282 | 329 | 416.3061 | 4.209385 | 0,030832 | 0,987229 |
| A10-575-C | 9011 | 608 | 787.1 | 4,68377 | 0,025285 | 0,977916 |
| A12-074-C | 10195 | 410 | 549.2642 | 3, | ||
| 0,060137 | 0,988033 | |||||
| A13-023-C | 10885 | 366 | 425.7143 | 4,232292 | 0,035282 | 0,992926 |
| A13-016-C | 11250 | 573 | 778.8875 | 4,588823 | 0,026887 | 0,983822 |
| C12-042-C | 8323 | 341 | 639.5294 | 3,248262 | 0,102067 | 0,978974 |
| A13-048-C-21 | 10255 | 504 | 647.3544 | 4,15016 | 0,049551 | 0,985275 |
| S12-056-C | 11210 | 940 | 1505.511 | 4,965526 | 0,03022 | 0,964585 |
| S12-052-C | 10900 | 578 | 787 | 3.604678 | 0,118101 | 0,980734 |
| A12-051-C | 11160 | 688 | 1004.469 | 4,548595 | 0,0311 | 0,977867 |
| A12-036-C | 11206 | 492 | 711.6133 | 3,816188 | 0,086481 | 0,983759 |
| C13-033-C | 11982 | 562 | 863.8889 | 4,367747 | 0,030685 | 0,982557 |
| Y13-018-C | 11885 | 496 | 632.2805 | 4,114662 | 0,045829 | 0,987379 |
| A10-596-C | 8604 | 438 | 726.0159 | 3,686982 | 0,075458 | 0,977801 |
| S13-025-C | 9653 | 503 | 786.5156 | 4,473125 | 0,025739 | 0,980213 |
| S13-029-C | 10485 | 580 | 815.6915 | 4,305426 | 0,03932 | 0,979876 |
| C14-006-C | 11607 | 633 | 941.9326 | 4,389317 | 0,04185 | 0,979754 |
| C14-009-C | 10267 | 528 | 823.5882 | 4,297914 | 0,050246 | 0,980423 |
| S12-090-C | 10219 | 480 | 665.2442 | 4,017626 | 0,053966 | 0,982484 |
| S13-045-C | 10677 | 421 | 560.2344 | 3,541324 | 0,118609 | 0,98745 |
| Общий | 401206 | 20865 |
Таблица 2 Список родов грибов и их относительная численность (%) в пробах домашней пыли из двух групп
| Таксон | Положение дел | |||
|---|---|---|---|---|
| Тип | Род | Здоровье (n = 20) | AD (n = 20) | p Стоимость |
| Аскомикота | Альтернария | 7.9104 | 12,8797 | 0,079 |
| Аскомикота | Aspergillus | 4.1237 | 5,1118 | 0,705 |
| Аскомикота | Ауреобазидиум | 5.8441 | 5,0303 | 0,85 |
| Аскомикота | Кандида | 0.7504 | 1,0536 | 0,725 |
| Аскомикота | Cladosporium | 7.8394 | 7,6885 | 0,725 |
| Аскомикота | Цифеллофора | 0.5648 | 0,6081 | 0,022 |
| Аскомикота | Экзофиала | 0.3533 | 0,8299 | 0,957 |
| Аскомикота | Фузариоз | 0.6404 | 1,3015 | 0,685 |
| Аскомикота | Лептосфаэрулина | 1.4300 | 0,8881 | 0,291 |
| Аскомикота | Мейерозима | 0.0367 | 1,7910 | 0,989 |
| Аскомикота | Нигроспора | 0.7219 | 0,5520 | 0,344 |
| Аскомикота | Penicillium | 2.7624 | 1,3681 | 0,978 |
| Аскомикота | Peyronellaea | 1.6187 | 2,7516 | 0,818 |
| Аскомикота | Фома | 7.1393 | 6,3727 | 1 |
| Аскомикота | Pleospora | 0.4702 | 0,5722 | 0,487 |
| Аскомикота | Сахаромицеты | 2.9811 | 1,0517 | 0,176 |
| Базидиомицеты | Криптококк | 1.8277 | 2,1603 | 0,725 |
| Базидиомицеты | Malassezia | 10.8815 | 4,4114 | 0,005 |
| Базидиомицеты | Malasseziaceae_uc | 0.8520 | 1,2991 | 0,626 |
| Базидиомицеты | Pleurotus | 3.2915 | 0,0260 | 0,005 |
| Базидиомицеты | Родоторула | 1.5704 | 0,7741 | 0,725 |
| Базидиомицеты | Трихоспорон | 4.1956 г. | 0,3016 | 0,003 |
P02 Кластерный анализ у болгарских детей с астмой
Снежина Лазова
1 , Пенка Переновска 1 , Димитринка Митева 1 , Стаматиос Прифтис 2 , Гургана Петрова 1 1 Медицинский университет, Педиатрическая клиника, УМХАТ Александровска, София, Болгария; 2 Медицинский университет, София, БолгарияПереписка : Снежина Лазова — snejina @ lazova.com
Клиническая и трансляционная аллергия 2017, 7 (Дополнение 2) : P02
Введение : Астма — сложное гетерогенное заболевание, которое, вероятно, включает несколько различных фенотипов болезни. Обычно наличие атопии или каких-либо аллергических заболеваний может мешать и препятствовать борьбе с астмой. Кластерный подход использовался для классификации гетерогенной популяции астмы по отдельным фенотипам.
Метод : В течение 1 года мы проанализировали данные истории болезни 110 детей с астмой в возрасте от 3 до 17 лет. Всем детям мы выполнили легочные функциональные пробы, мазки из носа на количество эозинофилов, взяли кровь на IgE против ингаляций и выявление антител к пищевой аллергии и ACQ. IgE были обнаружены с помощью заранее разработанного набора EurolinePediatric, а общий IgE — с помощью Immunocap. Были проанализированы различия в клинических показателях, включая ΔFEV1 (пре- и постбронходилататор), носовые биомаркеры и биомаркеры крови при включении в кластеры.
Результаты : Было определено пять различных фенотипов. Кластер 1 (n = 13): (неатопический) самый низкий уровень IgE, очень низкий ACQ, средний возраст постановки диагноза и уровни IgE. Кластер 2 (n = 45): (смешанный) самый высокий ИМТ с самым поздним возрастом постановки диагноза и высокими уровнями ACQ и BDR. Кластер 3 (n = 33) (атопический): ранняя диагностика, самый высокий BDR, самый высокий балл ACQ, самый высокий общий и специфический уровни IgE среди кластеров. Кластер 4 (n = 12): (атопический) наивысший результат Immunocap, соответствующие высокие ИМТ и IgE со средним показателем ACQ среди кластеров.Кластер 5 (n = 7): (без атопии) самый ранний возраст для постановки диагноза, с самым низким ИМТ, самым низким показателем ACQ и результатом Immunocap, с высоким BDR и средним уровнем IgE среди кластеров.
Пациенты с тяжелой астмой составляли более 65% пациентов в кластере 3. Только один пациент с тяжелой астмой был в кластере 2 и ни одного — в остальных трех кластерах.
Заключение : Мы определили фенотипы астмы у болгарских детей в соответствии с уровнями IgE, оценкой ACQ, BDR и возрастом диагноза.Почти все пациенты с тяжелой астмой были в кластере 3 — с ранним диагнозом и наивысшим уровнем IgE, но не самыми высокими результатами Immunocap.
Ключевые слова : Атопия, IgE, ACQ, тяжелая астма
P03 Параметры функции легких при астме, тяжелой астме и сколиозе у детей
Снежина Лазова
1 , Васил Ябланский 2 , Пенка Переновская , Евгенская 1 2 , Христина Рафаилова 1 , Стаматиос Прифтис 3 , Гургана Петрова 1 1 Медицинский университет, педиатрический госпиталь, УМХАТ Александровска, София, Болгария; 2 Ортопедическое отделение, больница Токуда, София, Болгария; 3 Медицинский университет, София, БолгарияПереписка : Снежина Лазова — snejina @ lazova.com
Клиническая и трансляционная аллергия 2017, 7 (Дополнение 2) : P03
Введение : Тестирование функции легких (PFT) имеет большое значение для оценки функции легких. Спирометрия проста, неинвазивна и является наиболее часто используемым методом у детей. Сколиоз — наиболее частая патология позвоночника, напрямую влияющая на грудную клетку. Сколиоз обычно связан с развитием рестриктивного заболевания легких.
Цели: Оценить данные PFT у детей со сколиозом и сравнить их с детьми с астмой.
Метод : После получения подписанного информированного согласия от родителей мы провели ПФТ у 50 детей в возрасте от 5 до 17 лет. Дети были разделены на четыре группы: 10 детей со сколиозом без астмы (Sc), 10 детей со сколиозом и астмой (AS), 10 детей с астмой средней степени тяжести (BA), 10 детей с тяжелой астмой (SA) и 10 здоровых детей ( HC).
Результаты : Четыре группы имеют одинаковое распределение по возрасту (p = 0,079), полу (p = 0,19) и FVC / FEV1 (p = 0,403). Результаты для FVC% pred, FEV1% pred и MMEF 25/75% pred были значительно различаются с p = 0,009 (Sc vs AS), p = 0,002 (SA vs BA) и p = 0,001 (AS vs BA), все 4 группы. имели более низкие результаты по сравнению с HC (p <0,05). Те же параметры были аналогичными при сравнении Sc с BA и SA с AS. Самый низкий FVC% pred был в группе AS, даже ниже, чем SA (p = 0.06). У детей с СА самый низкий MMEF - 25/75%. ОФВ1% pred были выше в группе здоровых, в то время как у детей со сколиозом и астмой были сопоставимы более низкие значения.
Заключение : У детей со сколиозом наблюдалось снижение скорости выдоха, в то время как соотношение ОФВ1 / ФЖЕЛ находится в пределах нормы. Пациенты со сколиозом и астмой должны лечиться как пациенты с тяжелой астмой. Оценка их PFT важна в их плане управления для раннего вмешательства, если отмечен не только дефицит типа ограничения
Ключевые слова : сколиоз, тяжелая астма, FEV1
Благодарности : Эта работа была поддержана грантом Софийского медицинского университета (Совет медицинских наук, проект No.513/2016, грант № 65/2016).
P04 Число случаев астмы в Японии увеличивается или нет. Исследование тенденции астмы на основе официальных статистических отчетов
Такаши Кумаэ
Научно-исследовательский институт Токийского сельскохозяйственного университета, Токио, Япония
Переписка : Такаши Кумаэ — [email protected]
Клиническая и трансляционная аллергия 2017, 7 (Дополнение 2) : P04
Введение : Для рассмотрения и обсуждения данных, полученных в результате обследования астмы, в Японии доступны два официальных статистических отчета.Фундаментальные данные в этих отчетах статистически проанализированы и сопоставлены, чтобы прояснить тенденции астмы в Японии.
Метод : Один из них — это ежегодный отчет по статистике школьного здоровья (SHS) Министерства образования, культуры, спорта, науки и технологий, который имеет компетенцию для обследования населения школьного возраста, включая заболевания и связанные с ними проблемы со здоровьем. В этом отчете используются показатели заболеваемости астмой SHS с 1995 по 2015 год в возрасте от 5 до 17 лет.Другой — опрос пациентов, проведенный Министерством здравоохранения, труда и социального обеспечения. Обследование пациентов охватывает все поколения и заболевания, но обследование проводится каждые три года, а количество пациентов суммируется по пятилетнему возрасту. В этом отчете количество случаев астмы с 1996 по 2014 год извлечено и скорректировано с учетом соответствующего возраста населения на 1000 человек на душу населения.
Результаты : Согласно SHS, заболеваемость астмой чаще всего наблюдалась в возрасте 6 лет, и статистически значимые положительные корреляции наблюдались между заболеваемостью и истечением лет во всех возрастах.Средний наклон линий регрессии в возрасте от 5 до 9 лет составил 0,10 у женщин и 0,16 у мужчин. Этот анализ означает, что в ближайшем будущем заболеваемость может увеличиться более чем на 0,1% в год. По данным опроса пациентов, случаи астмы были наиболее многочисленными в группе от 0 до 4 лет, а следующей за ней была группа от 5 до 9 лет. Заболеваемость астмой увеличилась среди пожилых людей, и уровень в группе от 70 до 74 лет был почти таким же, как и в группе от 10 до 14 лет. В отличие от SHS, статистически значимые отрицательные корреляции наблюдались между заболеваемостью астмой и возрастом в возрастных группах от 15 до 19 лет (p <0.01), от 20 до 24 (p <0,05) и от 25 до 29 (p <0,05) лет у мужчин. Анализ анкетирования пациентов показывает, что за эти два десятилетия заболеваемость астмой снизилась.
Заключение : Противоречивые результаты у подрастающего поколения получены при анализе двух официальных статистических отчетов. Опрос пациентов основан на фактическом количестве лиц, прошедших медицинский осмотр в медицинских учреждениях, с другой стороны, SHS проводится с использованием анкеты.На данные SHS, похоже, повлиял анамнез. Данные SHS, особенно у детей младшего возраста, возможно, также зависят от уровня интересов и опасений по поводу астмы у их защитников.
Ключевые слова : Годовой отчет школьной статистики здоровья, опрос пациентов, статистический анализ
P05 Мнения пациентов о влиянии тяжелой формы астмы на секс, близость и отношения: слишком табу, чтобы о нем говорить?
Л.Дж. Холмс
1 , Дж. Йорк 2 , Д. М. Райан 3 1 Университетская больница Южного Манчестера и Манчестерский университет, Манчестер, Великобритания; 2 Манчестерский университет, Манчестер, Великобритания; 3 Университетская больница Южного Манчестера, Манчестер, ВеликобританияПереписка : Линн-Джо Холмс — [email protected]
Клиническая и трансляционная аллергия 2017, 7 (Дополнение 2) : P05
Введение : Пациенты с тяжелой формой астмы испытывают непредсказуемые повседневные симптомы и интенсивный режим лечения, который может повлиять на физическое, эмоциональное благополучие и качество жизни. Сексуальная функция — это основное требование человека, способствующее повышению качества жизни; тем не менее, исследований, посвященных изучению взаимоотношений и близости у людей с тяжелой астмой, очень мало.Общая цель состояла в том, чтобы изучить влияние тяжелой астмы на интимные отношения и отношения пациента, определить их информационные потребности и роль медицинского работника.
Метод : Было проведено качественное исследование с использованием полуструктурированных интервью с пациентами, получающими лечение от тяжелой астмы в специализированной клинике тяжелой астмы. Интервью записывались на звук и дословно расшифровывались. Стенограммы были проверены, а затем проанализированы на предмет возникающих тем, которые затем были разделены на темы высшего порядка и подтемы.
Результаты : У всех девяти участников был подтвержденный диагноз тяжелой астмы. Более высокую долю составляли женщины n = 6 (66,6%) по сравнению с мужчинами n = 3 (33,3%). Средний возраст составлял 45 лет, от 34 до 59 лет. Большинство участников 8 (88,9%) были женаты, 1 (11,1%) проживал вместе.
Анализ интервью позволил получить комплексное, подробное и новое представление о взглядах пациентов на то, как жизнь с тяжелой формой астмы влияет на близость и супружеские отношения.Появились четыре суперординатные темы:
- .
(я)
«Физическая близость», включая раскрытие физических ограничений тяжелой формы астмы при близости и сексуальной активности.
- (ii)
«Эмоциональная близость» — циклическое воздействие часто негативной эмоциональной борьбы за жизнь с тяжелой астмой как на отношения, так и на близость.
- (iii)
«Образ себя», когда участники обнародовали свою битву с образом тела и замешательство при смене ролей в отношениях.
- (iv)
«Роль медицинского работника» пациента определила требования к информации в этой области.
Заключение : Участники этого исследования предоставили бесценную и новую информацию о последствиях жизни с тяжелой астмой на деликатной и редко обсуждаемой теме. Ожидается, что эти результаты послужат более глубокому пониманию и помогут практикующим врачам помочь пациентам принять позитивные стратегии для улучшения качества их жизни в этой области.
P06 Клинические характеристики и аллергическая сенсибилизация у детей дошкольного возраста, госпитализированных с острым свистящим дыханием: мульти-когортное исследование
Sasawan Chinratanapisit
1 , Khlongtip Matchimmadamrong 2 , Jitladda Deerojanawong 3 , Виссанипоунхон 5 1 Отделение аллергии и иммунологии, Отделение педиатрии, Больница Пумипон Адульядет, Бангкок, Таиланд; 2 Госпиталь Сарабури, Сарабури, Таиланд; 3 Отделение респираторных заболеваний и интенсивной терапии, Отделение педиатрии, Медицинский факультет, Университет Чулалонгкорн, Бангкок, Таиланд; 4 Отделение педиатрии, больница Пумипон Адульядет, Бангкок, Таиланд; 5 Центр передового опыта в области прикладной эпидемиологии, Университет Таммасат, Бангкок, ТаиландПереписка : Сасаван Чинратанаписит — sasawan2001 @ yahoo.com
Клиническая и трансляционная аллергия 2017, 7 (Дополнение 2) : P06
Введение : Общие сведения: хрипы — серьезная проблема для здоровья в Таиланде, особенно в дошкольном возрасте.
Цель: В этом многоцентровом клиническом исследовании были изучены клинические характеристики и биомаркеры для определения факторов, связанных с постоянным хрипом в следующие три года среди педиатрических пациентов с острым хрипом в возрасте до пяти лет.
Метод : В это проспективное обсервационное исследование были включены дети в возрасте от 6 месяцев до 5 лет с острым хрипом из педиатрических отделений четырех больниц с июля 2014 года по июнь 2015 года. Были собраны характеристики пациентов и данные об их семьях. Образцы крови были собраны для определения IgE, специфичного к ImmunoCAP, против обычных пищевых и ингаляционных аллергенов. Концентрацию 25-гидроксивитамина D (25OHD) в сыворотке измеряли с помощью ELISA. В точечных образцах мочи измеряли уровни лейкотриена E4 (uLTE4) в моче с помощью иммуноферментного анализа.
Результаты : Двести девять форм для сбора данных с результатами биотестов были доступны для анализа в этом отчете. Средний возраст участников составлял 26 месяцев, при этом мальчики составляли 62,5%. Первый эпизод хрипов составил 40,6%. Семьдесят пять процентов были атопическими с моносенсибилизацией (29,3%). Самой высокой распространенностью сенсибилизации было яйцо (45,6%), за которым следовало коровье молоко (45,3%). Были зарегистрированы высокие медианные уровни лейкотриена E4 (uLTE4) в моче, составляющие 226 пг / мл и 956 пг / мг креатинина.Распространенность недостаточности витамина D, определяемая уровнем 25OHD в сыворотке менее 30 нг / мл, была выявлена у 22,3%.
Заключение : У большинства дошкольников с острым свистящим дыханием, поступивших в стационар, была сенсибилизация яичным и коровьим молоком. У четверти из них была недостаточность витамина D, связанная с высоким уровнем uLTE4 в сыворотке крови.
Ключевые слова : Аллергическая сенсибилизация, острое свистящее дыхание
P07 Кластерный анализ пациентов с неконтролируемой бронхиальной астмой средней и тяжелой степени
Ваня Юрюкова
1 , Деница Димитрова 1 , Янина Славова 1 , Спаска 2 9081 9048 1 Медицинский факультет Софийского медицинского университета; Клинический центр легочных болезней; ШАТПД «Св.София », София, Болгария; 2 Медицинский факультет Софийского медицинского университета, отделение клинической иммунологии, Университетская клиника Александровска, София, БолгарияПереписка : Деница Димитрова — [email protected]
Клиническая и трансляционная аллергия 2017, 7 (Дополнение 2) : P07
Введение : Целью исследования является выявление отдельных подгрупп взрослых пациентов с неконтролируемой умеренной и тяжелой бронхиальной астмой (БА) на основе клинических и воспалительных характеристик.
Метод : Взрослые с неконтролируемой астмой средней и тяжелой степени (n = 23) прошли клиническую оценку, спирометрию и измерение фракционного оксида азота в выдыхаемом воздухе (FeNO). Оценивали общий и специфический сывороточные уровни IgE, количество эозинофилов в периферической крови и мокроте. Кластерный анализ K-среднего был использован для выявления клинически значимых подгрупп.
Результаты : Мы выделили четыре отдельные группы на основе начала, атопического статуса, соотношения FEV1 / FVC и FeNO.Пациенты кластера 1 (эозинофильная астма) (n = 6; 26,1%) страдали астмой с поздним началом, преимущественно неатопическими, с ухудшенной функцией легких и самым высоким уровнем FeNO. В этом кластере наблюдались самые высокие уровни эозинофилов в крови и мокроте (p = 0,01; p = 0,04) и более частые обострения (≥ 1 обострение за предыдущие 12 месяцев) (p = 0,03). Пациенты кластера 2 (с поздним началом, атопическая астма) (n = 7; 30,4%) имели позднее начало, в основном с атопией, с высокими уровнями общего сывороточного IgE, более низкими уровнями FeNO и количества эозинофилов и ухудшенной функцией легких.Пациенты кластера 3 (неатопическая астма) (n = 6; 26,1%) имели позднее начало, в основном неатопические, с более низкими уровнями FeNO и эозинофилов и хорошо сохранившейся легочной функцией. Пациенты кластера 4 (раннее начало, атопическая астма) (n = 4; 17,4%) имели раннее начало, атопию, с низким уровнем FeNO и сохраненной функцией легких. В 3-м и 4-м кластерах преобладали пациенты с высоким ИМТ (n = 7).
Заключение : Наши текущие результаты показывают, что неконтролируемая астма является гетерогенным заболеванием.Идентификация кластера приведет к индивидуальному подходу к каждому пациенту и улучшению терапевтического ответа.
Исследование финансировалось проектом ГРАНТ № 308/2015, контракт №75 / 2015 с CMS, MU Sofia
Ключевые слова : Кластеры, неконтролируемая астма взрослых, воспалительные характеристики
P08 Влияние респираторных вирусов на тяжесть бронхиальной обструкции у детей дошкольного возраста
Ирен Цочева
1 , Снежина Лазова 1 Parina Snezha 1 Parina Snezha Ангелова 2 , Нели Корсун 2 , Пенка Переновская 1 1 Педиатрическая клиника, Александровская университетская больница, Медицинский университет, София, Болгария; 2 Национальный центр инфекционных и паразитарных заболеваний, Национальная лаборатория по гриппу и ОРЗ, София, БолгарияПереписка : Снежина Лазова — snejina @ lazova.com
Клиническая и трансляционная аллергия 2017, 7 (Дополнение 2) : P08
Введение : Респираторные инфекции связаны с респираторными заболеваниями в любом возрасте и могут также влиять на развитие и тяжесть астмы. До 95% респираторно-вирусных инфекций у детей младшего возраста свистящее дыхание. У детей с установленной астмой вирусные инфекции дыхательных путей играют ключевую роль в возникновении обострений, которые могут привести к госпитализации.Целью настоящего исследования является изучение взаимосвязи между различными респираторными патогенами и тяжестью бронхиальной обструкции у госпитализированных детей дошкольного возраста.
Метод : носоглоточные выделения 57 детей в возрасте от 2 до 5 лет, госпитализированных с эпизодом свистящего дыхания (январь — март 2016 г.), были исследованы на респираторные вирусы (HMPV; RSV A / B; PIV 1, 2, 3; RV, AdV; грипп A / B) с ПЦР в реальном времени.
Результаты : Респираторные вирусные инфекции выявлены у 84% пациентов.Преобладающим патогеном был RSV (52%), за ним следовали вирус гриппа A (25%), метапневмовирус человека (12,5%), риновирус (4%), парагрипп (4%) и аденовирус (2,5%). У детей с опасной для жизни бронхиальной обструкцией, нуждающихся в длительной кислородной терапии, RSV был наиболее часто обнаруживаемым патогеном (42%). Наличие вирусной инфекции не коррелировало с продолжительностью лечения системными кортикостероидами. Средняя продолжительность зарегистрированных звуков легких (хрипы и хрипы) была больше у пациентов с выявленной вирусной инфекцией без статистической значимости (p = 0.06).
Заключение : Респираторные вирусы играют ключевую роль в заболеваниях свистящего дыхания у детей раннего возраста, преимущественно младенцев. Наши результаты показали, что RSV является важным патогеном при тяжелых, опасных для жизни эпизодах у детей дошкольного возраста. Вопреки данным, представленным в литературе, риновирус человека был обнаружен только у 4% наших пациентов после гриппа А и метапневмовируса человека.
Ключевые слова : Свистящее дыхание в дошкольном возрасте, респираторные вирусы, обострение астмы, степень тяжести
P09 Телемониторинг снижает внеплановые амбулаторные посещения педиатрических пациентов с тяжелой астмой
Михай Крайу, Юстина Виолета Стан
Бухаруст-Руссесандрес, Румыния
Переписка : Михай Крайу — mcraiu @ yahoo.comКлиническая и трансляционная аллергия 2017, 7 (Дополнение 2) : P09
Введение : Пациенты с астмой у детей, происходящие из районов с ограниченными ресурсами, сталкиваются со значительным увеличением внеплановых посещений отделений неотложной помощи, и большая часть медицинской помощи для них оказывается в таких учреждениях. Образование и общение жизненно важны для пациентов с тяжелой астмой. Виртуальные носители можно использовать для улучшения контроля астмы у этих пациентов.Официальные данные подтверждают, что у граждан есть хотя бы смартфон в нашей стране, и даже в бедных районах есть отличное покрытие мобильной связью. Целью нашего исследования было документировать результаты структурированного телемониторинга (через виртуальные носители) в ведении детей с тяжелой астмой.
Метод : проспективное 12-месячное исследование пациентов с тяжелой астмой. Наблюдались пациенты с тяжелой астмой из когорты ранее наблюдаемых детей с неконтролируемой астмой [оценка ребенка ACT ниже 19] и частые визиты в отделение неотложной помощи в предыдущем году.Было проведено всестороннее обучение основным методам ингаляции [видео-тренинг] и предоставлен письменный план действий (WAP). Были обучены использовать PIS [показатель легочного индекса] для оценки тяжести обострения и ответа на лечение. Родителям приходилось либо использовать ED, либо использовать WAP и телемониторинг. Короткое видео с клиническим статусом было оценено экспертом, и были обсуждены дальнейшие варианты. Не ответившие были представлены в ED.
Результаты : В 2014 г. было проведено 880 посещений отделения неотложной помощи 296 пациентам.В исследование телемониторинга было включено 16 детей, 4 из которых страдали тяжелой астмой и 38 детей были контрольными. Среди пациентов преобладали мужчины [75% против 71,1% в контроле]. 2 (1 из 4 пациентов с тяжелой астмой) по сравнению с 11 детьми в контрольной группе имели более одного посещения ED в 2014 г. Отношение шансов получить внеплановое посещение ED составляло 0,1964 в группе телемониторинга [p 0,0483, 95% CI 0,039 — 0,9881]. Был выше для пациентов с тяжелой астмой по сравнению с пациентами без тяжелой формы с отношением шансов 3,667, но незначимым [p 0,4040, 95% ДИ 0.1734 по 77,5559]
Заключение : Телемониторинг с помощью виртуальных носителей может уменьшить бремя внеплановых посещений отделения неотложной помощи для детей с астмой, даже у пациентов с тяжелой астмой.
Ключевые слова : ребенок, астма, виртуальные медиа, мониторинг, образование
P10 Проблемы при использовании иерархической кластеризации для определения подтипов астмы: выбор переменных и преобразование переменных
Матеа Делиу
1 , Толга Явуз 2 , Мэтью Сперрин 3 , Умит М.Sahiner 4 , Danielle Belgrave 5 , Cansin Sackesen Sackesen 6 , Adnan Custovic 7 , Ömer Kalayci 8 1 Институт здоровья населения, Центр электронных исследований здравоохранения, Манчестерский университет, Манчестер, Соединенное Королевство; 2 Отделение детской аллергии, Военное медицинское училище GATA, Анкара, Турция; 3 Центр медицинской информатики, Институт здоровья населения, Манчестерский университет, Манчестер, Соединенное Королевство; 4 Отделение детской аллергии, Медицинский факультет Университета Хаджеттепе, Анкара, Турция; 5 Медицинский факультет, Медицинский факультет, Имперский колледж Лондона, Лондон, Великобритания; 6 Университетская больница Коч, Стамбул, Турция; 7 Департамент педиатрии, Имперский колледж Лондона, Лондон, Соединенное Королевство; 8 Отделение детской аллергии и астмы, Медицинский факультет Университета Хаджеттепе, Анкара, ТурцияПереписка : Матеа Делиу — матеа[email protected]
Клиническая и трансляционная аллергия 2017, 7 (Дополнение 2) : P10
Введение : Использование неконтролируемой кластеризации позволило идентифицировать различные подтипы астмы. Выбор переменных для ввода в алгоритм кластеризации — одно из важных соображений. В большинстве предыдущих исследований переменные выбирались на основе рекомендаций экспертов, в то время как в других использовались методы уменьшения размерности, такие как анализ главных компонентов (PCA).Мы стремились сравнить результаты неконтролируемой кластеризации при использовании необработанных переменных или переменных, преобразованных с использованием методов уменьшения размерности.
Метод : Мы провели анализ на 613 астматиках в возрасте 6–23 лет из Анкары, Турция. Мы провели обширное фенотипирование и зарегистрировали 49 переменных, включая демографические данные, сенсибилизацию, функцию легких, лекарства, периферическую эозинофилию и маркеры тяжести астмы. Мы выполнили иерархическую кластеризацию (HC), используя: (1) все переменные; и (2) переменные, преобразованные с использованием методов уменьшения размерности.
Результаты : PCA выявил 5 компонентов, описывающих атопию и вариации тяжести астмы, которые затем использовались для определения кластера. Оптимальное решение HC как для PCA-преобразованных, так и для необработанных нетрансформированных данных выявило пять кластеров. Однако эти кластеры не были идентичными. Оба выявили легкую астму с хорошей функцией легких, тяжелую атопическую астму и легкую атопическую астму с поздним началом. Однако совпадение между детьми, отнесенными к этим трем кластерам в двух анализах HC, было незначительным.Кластеризация без PCA выявила тяжелую атопическую астму с ранним началом и атопическую астму с поздним началом с высоким ИМТ, в то время как раннее начало неатопической легкой астмы у женщин было выявлено при HC с PCA.
Заключение : Различные методологии, примененные к одному и тому же набору данных, выявили разные кластеры астмы. Несмотря на кластерную нестабильность, обе методологии предоставили важные клинические данные для понимания гетерогенности астмы.
Тяжелая астма | Американская ассоциация легких
Ваш врач должен обсудить с вами тесты и варианты лечения, чтобы вместе вы могли принять решение, исходя из того, что, по вашему мнению, будет наиболее эффективным для вас.
Ниже представлена диаграмма, в которой описаны биомаркеры тяжелой астмы, метод тестирования, тип (или фенотип) и возможные варианты лечения для таргетной терапии.
Биомаркер | Метод тестирования | Фенотип | Доступные методы лечения | 9069 Blood3 | 907 раннее начало) | Омализумаб |
|---|---|---|---|
Эозинофил | Кровь | Эозинофильное (позднее начало) | |
Нейтрофилы | Мокрота | Нейтрофилы | Антибиотики Изменения образа жизни |
Аллергическая астма вызвана воздействием таких аллергенов, как пыльца, перхоть домашних животных, плесень и т. Д. У большинства людей с диагнозом аллергическая астма также диагностируется сенная лихорадка или ринит. У этих пациентов воздействие аллергенов заставляет иммунную систему организма вырабатывать иммуноглобулин Е (IgE), антитело, которое прикрепляется к определенным клеткам и заставляет их выделять химические вещества, вызывающие аллергическую реакцию.Когда это происходит, общими симптомами являются чихание, зуд / слезотечение, тяжелые аллергические реакции (анафилаксия) и повышенная чувствительность дыхательных путей.
Эозинофильная астма (E-астма) характеризуется повышенным содержанием эозинофилов, типа лейкоцитов, которые помогают бороться с болезнями и инфекциями. Однако у некоторых людей большое количество эозинофилов может иметь отрицательный эффект и приводить к воспалению дыхательных путей, что, в свою очередь, вызывает симптомы астмы. Увеличение количества эозинофилов также может быть результатом аллергической реакции, паразитарного заболевания или реакции на определенные лекарства.
Неэозинофильная астма включает нейтрофильные, опосредованные гладкими мышцами и смешанные клетки. У людей этой подгруппы мало эозинофилов или их нет в результатах анализов, и они плохо реагируют на ингаляционные кортикостероиды.
Нейтрофильная астма — это тип неэозинофильной астмы. Нейтрофилы — это самые распространенные лейкоциты в организме, которые помогают бороться с инфекциями. Слишком большое количество нейтрофилов может вызвать воспаление дыхательных путей, не относящееся к типу 2, что приведет к усилению симптомов астмы.Этот тип астмы плохо реагирует на ингаляционные кортикостероиды, и их использование может вызвать увеличение нейтрофилов. Нейтрофильная астма связана с хроническими бактериальными или вирусными инфекциями, ожирением, курением и нарушениями гладкой мускулатуры дыхательных путей.
Лучший способ определить, какой у вас тип тяжелой астмы, — это поговорить с вашим лечащим врачом. Вы также можете использовать наш Инструмент планирования лечения тяжелой астмы и загрузить Рабочий лист принятия решений по лечению тяжелой астмы, который поможет вам начать обсуждение со своим специалистом по астме.
Роль медсестер в улучшении результатов лечения пациентов с тяжелой астмой
С тяжелой формой астмы можно бороться с помощью адекватной оценки, поддержки и лечения как в первичном звене, так и в специализированных центрах. Эта статья сопровождается анкетой для самооценки, чтобы вы могли проверить свои знания после ее прочтения.
Аннотация
Тяжелая форма астмы оказывает серьезное неблагоприятное воздействие на качество жизни пациентов, использование ресурсов здравоохранения и общество в целом.Обострения астмы могут быть фатальными, и многих смертей, вероятно, можно было бы избежать при соответствующей поддержке пациента, лечении и направлении к специалистам. Медсестры первичной медико-санитарной помощи играют ключевую роль в проверке того, насколько хорошо пациенты справляются со своим состоянием, и направляют их, когда это необходимо. В специализированных службах лечения тяжелой астмы специалисты по дыхательной медсестре оценивают пациентов, помогают определить их подтип астмы и назначать новые методы лечения. В этой статье представлен обзор лечения тяжелой астмы и роли медсестер.
Образец цитирования: Holmes LJ (2017) Роль медсестер в улучшении результатов лечения пациентов с тяжелой астмой. Время ухода [онлайн]; 113: 4, 22-25.
Автор: Линн Дж. Холмс — клиническая медсестра-специалист по тяжелой астме в Северо-Западном центре легких при университетской больнице Южного Манчестера
Введение
В Великобритании около 5,4 миллиона человек живут с астмой, которая является наиболее распространенным хроническим заболеванием.От 5% до 10% из них страдают тяжелой астмой, которая отрицательно сказывается на качестве их жизни (QoL) и имеет более широкие последствия для использования ресурсов здравоохранения и для общества; тяжелые обострения астмы могут привести к летальному исходу.
Медсестры играют жизненно важную роль в оценке, мониторинге и обучении пациентов с астмой первичной, вторичной и третичной помощи. В этой статье представлен обзор роли практикующих медсестер и респираторных медсестер в лечении тяжелой астмы, гарантируя, что пациенты получат правильное лечение при первой же возможности.
Что такое астма?
Астма — хроническое воспалительное заболевание легких сложной этиологии. Дыхательные пути пациентов становятся сверхчувствительными к определенным триггерам, включая шерсть животных, табачный дым, клещей домашней пыли, загрязнения и пыльцу. Воздействие триггера способствует сужению бронхов и воспалению дыхательных путей, что приводит к постоянной инфильтрации воспалительных клеток (включая эозинофилы, базофилы и тучные клетки), секреции провоспалительных цитокинов (включая интерлейкин [IL] -4, IL-5 и IL-13). и накопление воспалительных клеток в дыхательных путях (Chung, 2015).Продолжающееся воспаление дыхательных путей приводит к утолщению гладкой мускулатуры дыхательных путей, что увеличивает бронхоспазм и вызывает характерные признаки и симптомы астмы. К ним относятся чрезмерное образование слизи, одышка, хрипы и кашель (Chung, 2015; Burns, 2013).
Пошаговый подход к управлению
Нет руководства Национального института здравоохранения и повышения квалификации по лечению астмы. Тем не менее, стандарт качества (NICE, 2013a) определяет 11 высокоприоритетных областей для улучшения качества, связанных с рекомендациями Британского торакального общества и Шотландской межвузовской сети рекомендаций по ведению астмы (BTS и SIGN, 2014).
У большинства пациентов астма эффективно лечится с помощью ингаляционных кортикостероидов (для профилактики) и ингаляционных ß 2 -агонистов (для облегчения симптомов) в соответствии с этапами 1-3 поэтапного плана лечения BTS / SIGN (BTS и SIGN, 2014) . Однако у меньшинства пациентов астма плохо контролируется, несмотря на назначение оптимальных ингаляционных лекарств. Эти пациенты нуждаются в дополнительной поддерживающей терапии, такой как антагонисты лейкотриеновых рецепторов, теофиллин с замедленным высвобождением, пероральные агонисты ß 2 или периодические или регулярные пероральные кортикостероиды (этапы 4 и 5 BTS / SIGN).Всем пациентам на этапе 4 (плохой контроль средней дозы ингаляционных кортикостероидов плюс дополнительная терапия) или 5 (постоянное или частое использование пероральных кортикостероидов) требуется направление в специализированные службы астмы для оценки и оценки их пригодности для индивидуальной терапии (BTS и ЗНАК, 2014).
Тяжелая астма
Пациенты с тяжелой астмой — это пациенты, состояние которых остается плохо контролируемым, несмотря на назначение оптимального лечения, включая пероральные кортикостероиды, на этапах 4 и 5 пошагового подхода BTS / SIGN.Тяжелая форма астмы проявляется по-разному: у некоторых пациентов симптомы практически постоянны; другие испытывают внезапные, неожиданные обострения, требующие неотложной помощи, или имеют сочетание постоянных симптомов и частых обострений (Asthma UK, 2010).
Последствия тяжелой астмы
Влияние тяжелой астмы на людей четко выражено в отчете Asthma UK «Борьба за дыхание», в котором пациенты описывают влияние лечения и обострения на их повседневную жизнь.К ним относятся:
- Строго ограниченная физическая и социальная активность;
- Тревога, депрессия и страх смертельных или почти смертельных приступов астмы и побочных эффектов, связанных с кортикостероидами;
- Дискриминация, потеря работы и возможностей получения образования, а также финансовые трудности (Asthma UK, 2010).
Национальная служба здравоохранения тратит около 1 миллиарда фунтов стерлингов ежегодно на лечение пациентов с астмой; большая часть этих расходов приходится на 5-10% пациентов с тяжелой астмой (Asthma UK, 2010).Более широкое воздействие тяжелой астмы включает неспособность пациентов полностью реализовать свой потенциал с точки зрения образования и работы; потерянное время на работе; и стоимость пособий для пациентов, которые не могут работать из-за тяжести их состояния.
Тяжелые обострения астмы могут быть фатальными. По данным Asthma UK, в 2011 году в Великобритании умерло от астмы 1167 человек. Недавний Национальный обзор смертей от астмы, в котором исследовались обстоятельства смерти от астмы с февраля 2012 года по январь 2013 года, показал, что 65% этих смертей можно было избежать; только 43% умерших получали вторичную или третичную помощь в течение 12 месяцев до смерти; и только у 39% была задокументирована тяжелая форма астмы (Королевский колледж врачей, 2014).
Подтипы астмы
Тяжелая астма подразделяется на два подтипа: «тяжелая» и «тяжелая рефрактерная» астма (Bel et al, 2011). У пациентов с тяжелой рефрактерной астмой симптомы остаются плохо контролируемыми, несмотря на соблюдение оптимального режима лечения. У пациентов с тяжелой астмой плохое соблюдение режима лечения, которое может быть вызвано множеством причин (включая сложные психосоциальные факторы, постоянное воздействие триггеров и плохой контроль сопутствующих заболеваний), способствует сохранению симптомов и обострений.У некоторых пациентов могут быть симптомы, связанные с астмой, но нет объективных доказательств подлинного неконтролируемого заболевания (Bel et al, 2011).
У этих двух категорий пациентов могут быть схожие симптомы, и всем им требуется направление в специализированные центры по лечению астмы. Для выявления основных причин плохого контроля астмы и определения эффективных индивидуальных стратегий лечения требуется тщательная и точная оценка, проводимая многопрофильной группой специалистов. Своевременное выявление пациентов с тяжелой астмой и направление в специализированные службы для фенотипирования и персонализированного лечения имеют большие преимущества для пациентов, NHS и общества в целом.
Лечение астмы в первичной медико-санитарной помощи
Поскольку астма — это пожизненное заболевание, необходимо эффективное самоуправление. Практикующие медсестры играют важную роль в оценке и систематическом анализе того, насколько хорошо пациенты справляются со своим состоянием. Во вставке 1 приведен контрольный список, который поможет практикующим медсестрам выявлять пациентов, у которых могут быть трудности в достижении адекватного лечения астмы. Если выявлены проблемные области, можно принять различные меры (Newell, 2015):
- Активизация лекарств;
- Помощь пациентам с их ингаляционной техникой;
- Помощь пациентам в предотвращении провоцирующих факторов астмы путем предоставления поддержки и советов, в том числе в отношении отказа от курения;
- Сопровождение пациентов, не посещающих приемы;
- Увеличение частоты отзывов;
- Сотрудничество с пациентами для разработки индивидуального плана действий при астме.
Вставка 1. Насколько хорошо ваш пациент справляется с астмой?
- Есть ли у вашего пациента индивидуальный письменный план действий при астме?
- Сколько раз за последний год ваш пациент посещал скорую помощь или пользовался услугами в нерабочее время для оказания неотложной помощи, связанной с астмой?
- Ваш пациент не знает, как и когда использовать ингалятор? Показывает ли он или она плохую технику ингаляции?
- Получал ли ваш пациент рецепты на более чем шесть ингаляторов короткого действия за последний год?
- Вашему пациенту был прописан антагонист β 2 длительного действия без ингаляционного ингалятора-превентора кортикостероидов?
- Ваш пациент получил менее 12 рецептов на профилактические ингаляторы за последний год?
- Сколько курсов пероральных кортикостероидов прошел ваш пациент за последний год?
- Регулярно ли документируется ли у вашего пациента функция легких?
- Имеется ли у вашего пациента документально подтвержденная оценка контроля астмы?
- Знает ли ваш пациент о своих триггерах астмы? Зарегистрировано ли это в его или ее медицинских записях? Удалось ли ему или ей избежать триггеров астмы?
- Проверялся ли ваш пациент на конкретные аллергены и знает ли он или ее о своей конкретной аллергии?
- Ваш пациент курит в настоящее время?
- Ваш пациент не явился на один или несколько приемов по поводу астмы за последний год?
- Сколько свободного времени на работе или учебе ваш пациент имел в прошлом году из-за астмы?
- Задокументированы ли у вашего пациента какие-либо проблемы с психологическим или психическим здоровьем?
Источники: адаптировано из BTS и SIGN (2014), RCP (2014), NICE (2013a)
Медсестры могут встречаться с пациентами, которые соответствуют критериям направления в специализированные службы (кратко изложены во вставке 2).Направление пациентов не означает, что первичная медико-санитарная помощь их не оправдала; действительно, это соответствует требованию к медсестрам «своевременно и надлежащим образом направлять к другому практикующему врачу, когда это отвечает наилучшим интересам человека, нуждающегося в каких-либо действиях, уходе или лечении» (Совет медсестер и акушерок, 2015).
Вставка 2. Какие пациенты нуждаются в направлении к специалистам?
Положительный ответ на один или несколько из следующих вопросов должен привести к направлению в специализированные службы по лечению тяжелой астмы:
- Показывает ли ваш пациент плохую приверженность и согласие с лечением, несмотря на максимальное количество вмешательств?
- У вашего пациента плохой контроль симптомов астмы (этап 4 или 5 BTS / SIGN), несмотря на оптимальное лечение?
- Получал ли ваш пациент более шести рецептов на ингаляторы для облегчения кратковременного действия за последний год?
- Получал ли ваш пациент более двух курсов пероральных кортикостероидов за последний год (практикующие медсестры)?
- Был ли ваш пациент за последний год два или более посещений или госпитализаций по поводу астмы?
- Вы не уверены, страдает ли ваш пациент астмой?
Источники: BTS и SIGN (2014), RCP (2014) и BTS Standards of Care Committee (2008)
Как работают специализированные службы
Специализированные службы по лечению астмы предоставляют подробные и комплексные обследования пациентов с тяжелой астмой с использованием системного подхода, тем самым обеспечивая пациентам надлежащий диагноз, поддержку и доступ к специализированному лечению (Holmes, 2012).Несмотря на то, что у каждой специализированной службы есть свой собственный путь, определенный на местном уровне, все службы заказываются в соответствии со стандартным контрактом NHS для обеспечения сопоставимого ухода за пациентами, и все они используют междисциплинарный подход.
Команды состоят как минимум из двух респираторных консультантов по тяжелой астме, медсестер-специалистов по тяжелой астме, диетологов, физиотерапевтов, аллергологов и клинических психологов (NHS England, 2013), и могут включать фармацевтов и логопедов. Многопрофильная команда оценивает вновь направленных пациентов, чтобы определить их фенотип астмы (наблюдаемые характеристики), а также составить наиболее подходящий индивидуальный план лечения.
Пациенты, находящиеся под наблюдением специализированных служб тяжелой астмы, показывают улучшенные результаты, включая снижение стероидной нагрузки, меньшее количество госпитализаций и улучшение качества жизни (Gibeon et al, 2015). Польза для пациентов невозможно переоценить; щелкните, чтобы увидеть, как эта помощь изменила жизнь одного пациента.
Медсестры-респираторы играют центральную роль в специализированных услугах по лечению астмы, выполняя первоначальные и последующие оценки, выступая в качестве защитников интересов пациентов, обеспечивая непрерывность лечения и обеспечивая целостный подход к лечению.
Специализированная терапия
После того, как пациенты будут обследованы, установлен их подтип астмы, а также проверена приверженность и соответствие лечению, можно составить индивидуальный план лечения с использованием новейших специализированных методов лечения на основе характеристик заболевания и сопутствующих заболеваний. Большинство из этих методов лечения доступны только пациентам с тяжелой рефрактерной астмой в специализированных центрах (таблица 1), поэтому тем более важно своевременно направлять подходящих пациентов, чтобы обеспечить им доступ к этим методам лечения.
Омализумаб для лечения тяжелой стойкой аллергической астмы
Аллергическая астма вызвана выработкой антител иммуноглобулина E (IgE) к возбудителям астмы. IgE связывается с высокоаффинными рецепторами на тучных клетках, и его взаимодействие с аллергенами приводит к активации этих тучных клеток и высвобождению ряда провоспалительных медиаторов, которые вызывают воспаление дыхательных путей.
Омализумаб — гуманизированное моноклональное антитело, нацеленное на IgE, лицензированное во всем мире в качестве дополнительной терапии для лечения тяжелой стойкой аллергической астмы.Он подходит для пациентов с подтвержденной IgE-опосредованной аллергической астмой, которым требуется постоянное или частое лечение пероральными кортикостероидами (NICE, 2013b). Препарат вводят подкожно каждые две-четыре недели.
Клинические испытания и недавние реальные исследования пациентов, проходящих лечение в специализированных службах лечения астмы, показали, что омализумаб значительно снижает зависимость от пероральных кортикостероидов; уменьшает количество обострений астмы и невыборное посещение больницы; улучшает работу легких; и улучшает качество жизни пациентов (Niven et al, 2016; Barnes et al, 2013; Norman et al, 2013).Важно отметить, что перспективные данные из реального мира также свидетельствуют об улучшении посещаемости работы или образования и улучшении статуса занятости (Niven et al, 2016).
Бронхиальная термопластика
Бронхиальная термопластика одобрена NICE в качестве варианта лечения тяжелой астмы с особыми условиями для получения согласия, аудита и клинического руководства (NICE, 2012). Он включает приложение коротких импульсов радиочастотной энергии к гладкой мускулатуре бронхиальной стенки. Лечение проводится в течение трех сеансов с интервалом не менее трех недель; он уменьшает массу гладкой мускулатуры дыхательных путей, тем самым уменьшая способность дыхательных путей сужаться в ответ на триггеры (Janssen, 2012).
Бронхиальная термопластика несет в себе риск кратковременного ухудшения, но в долгосрочной перспективе она стойко снижает реактивность дыхательных путей, уменьшает обострения астмы и использование кортикостероидов, а также улучшает функцию легких и качество жизни (Janssen, 2012). Он не подходит для всех пациентов с тяжелой астмой, особенно с бронхоэктазами, расширением бронхиальной стенки или атипичной инфекцией (Holmes, 2012).
Иммуномодуляторы для лечения эозинофильной астмы
Для пациентов с тяжелой эозинофильной астмой (подтвержденной дифференциальным анализом мокроты и крови) возможно лечение иммуномодулирующими средствами, такими как метотрексат, азатиоприн или циклоспорин, несмотря на ограниченную доказательную базу.Иммуномодуляторы могут снизить нагрузку на пероральные кортикостероиды у некоторых пациентов, хотя лечение, по-видимому, не улучшает контроль астмы или функцию легких (Knarborg et al, 2014).
Противогрибковые средства для лечения тяжелой астмы, фенотип грибковой сенсибилизации
Пациентов с тяжелой астмой и подтвержденной аллергией или сенсибилизацией к грибам можно лечить противогрибковыми средствами, такими как итраконазол. Доказательства относительно результатов лечения пациентов ограничены, но они позволяют предположить, что лечение приводит к улучшению функции легких и качества жизни (Denning et al, 2014).Пациенты, принимающие итраконазол, нуждаются в тщательном наблюдении из-за сопутствующих побочных эффектов. Пациентам, принимающим ингаляционные кортикостероиды, необходимо снизить дозировку на 50% из-за взаимодействия с итраконазолом (Denning et al, 2014).
Макролиды при неэозинофильной астме
Неэозинофильная астма связана с гиперсекрецией слизи и рецидивирующими бактериальными инфекциями и характеризуется повышенным содержанием нейтрофилов в дифференциальном подсчете мокроты. Макролиды, такие как эритромицин и азитромицин, оказались полезными при лечении этой формы астмы, хотя доказательства остаются ограниченными (Brusselle and Joos, 2014).
Лекарственные препараты, участвующие в клинических исследованиях
В дополнение к лечению, описанному выше, проводятся клинические испытания других методов лечения, в том числе терапии на основе моноклональных антител, нацеленной на ряд провоспалительных факторов. Пациенты, которых осматривают специалисты службы лечения тяжелой астмы, могут иметь возможность принять участие в этих исследованиях. Агенты на основе моноклональных антител, которые в настоящее время демонстрируют положительный эффект в клинических испытаниях астмы, включают меполизумаб и реслизумаб (нацеленный на IL-5), дупилумаб и AMG 317 (нацеленный на IL-4 Rα), бенрализумаб (нацеленный на IL-5 Rα) и лебрикизумаб и тралокинумаб (направленный на IL-13) (Chung, 2015).
Заключение
Практические медсестры и специалисты по дыхательной медсестре играют важную роль в уходе за пациентами с астмой и имеют уникальные возможности для выявления и поддержки пациентов с тяжелой астмой. Помимо пероральных кортикостероидов, существует ряд специализированных методов лечения, к которым можно получить доступ только через специализированные службы по лечению астмы, поэтому своевременное направление к специалистам имеет решающее значение для всех пациентов с плохо контролируемой астмой.
В специализированных центрах многопрофильные бригады проводят интенсивную оценку и характеризуют подтипы астмы у пациентов, что позволяет им разрабатывать индивидуальные планы лечения.Это гарантирует, что пациенты получат наилучшее возможное лечение, включая доступ к клиническим испытаниям, чтобы свести к минимуму острые смертельные и почти смертельные обострения, улучшить контроль над симптомами и максимально повысить качество жизни пациентов. Услуги специалистов также вносят свой вклад в текущие исследования эффективности специализированных методов лечения при их использовании в реальных клинических условиях, тем самым помогая создать базу данных, которая может использоваться для принятия обоснованных решений о лечении.
- Проверьте свои знания после прочтения этой статьи с помощью самооценки времени медсестер и ответов на вопросы с несколькими вариантами ответов.Если вы добьетесь успеха, вы получите персональный сертификат, который будет храниться в вашем NT Portfolio в качестве свидетельства CPD или повторной валидации .
- Пройдите самооценку медсестер по этой статье
Ключевые моменты
- Тяжелая форма астмы оказывает серьезное неблагоприятное воздействие на качество жизни пациентов, ресурсы здравоохранения и общество в целом
- Практические медсестры играют ключевую роль в наблюдении за пациентами с астмой и выявлении тех, кто нуждается в направлении к специализированным службам
- Медсестры-респираторы работают в составе многопрофильных бригад для оценки пациентов, определения их подтипов астмы и составления индивидуальных планов лечения
- Специальные методы лечения, такие как омализумаб и бронхиальная термопластика, уменьшают обострения астмы и прием пероральных кортикостероидов
- Через специализированные услуги пациенты с тяжелой астмой могут быть включены в клинические испытания новых методов лечения, включая терапию на основе моноклональных антител
Barnes N et al. (2013) Эффективность омализумаба при тяжелой аллергической астме: ретроспективное исследование, проведенное в Великобритании в реальных условиях. Журнал астмы ; 50: 5, 529-536.
Bel EH et al. (2011) Диагностика и определение тяжелой рефрактерной астмы: заявление международного консенсуса от Innovative Medicine Initiative (IMI). Thorax ; 66: 10, 910-917.
Brusselle GG, Joos G (2014) Роль макролидов при тяжелой астме? Текущее мнение в области легочной медицины ; 20: 1, 95-102.
Британское торакальное общество, Шотландская межвузовская сеть рекомендаций (2014) Британские рекомендации по ведению больных с астмой .
Комитет по стандартам медицинской помощи Британского торакального общества (2008) Заявление BTS о критериях направления к специалистам, госпитализации, выписки и последующего наблюдения для взрослых с респираторными заболеваниями. Thorax ; 63 Дополнение 1: i1-i16.
Burns D (2013) Ведение острой астмы в первичной медико-санитарной помощи. Время ухода ; 109: 42, 17-20.
Chung KF (2015) Фенотипирование астмы: необходимость повышения терапевтической точности и новых целевых методов лечения. Журнал внутренней медицины ; 279: 2, 192-204.
Denning DW et al. (2014) Грибковая аллергия при астме — современное состояние и потребности в исследованиях. Клиническая и трансляционная аллергия ; 4: 14.
Gibeon D et al. (2015) Специализированные услуги по лечению тяжелой астмы улучшают использование медицинских услуг и качество жизни. Сундук ; 148: 4, 870-876.
Holmes LJ (2012) Определения, диагностика и фенотипическое лечение тяжелой астмы. Первичная медико-санитарная помощь ; 22: 8, 32-38.
Janssen LJ (2012) Гладкие мышцы дыхательных путей как мишень при астме и положительные эффекты бронхиальной термопластики. Журнал аллергии ; 2012: 593784.
Knarborg M et al. (2014) Метотрексат в качестве перорального кортикостероидсберегающего средства при тяжелой астме: появление эндотипа ответной астмы. Европейский клинический респираторный журнал ; 1. DOI: 10.3402 / ecrj.v1.25037.
Newell K (2015) Совместное создание индивидуальных планов действий при астме. Время ухода ; 111: 18, 12-15.
NHS England (2013) 2013/14 Стандартный контракт NHS по респираторным заболеваниям: тяжелая астма (взрослые) .
Национальный институт здравоохранения и повышения квалификации (2012) Бронхиальная термопластика при тяжелой астме .
Национальный институт здравоохранения и повышения квалификации (2013a) Астма: стандарт качества .
Национальный институт здравоохранения и передового опыта (2013b) Омализумаб для лечения тяжелой стойкой аллергической астмы .
Niven RM et al (2016) Влияние омализумаба на лечение тяжелой аллергической астмы в клинической практике Великобритании: многоцентровое обсервационное исследование в Великобритании (исследование APEX II). BMJ Open ; 6: e011857.
Norman G et al (2013) Омализумаб для лечения тяжелой стойкой аллергической астмы: систематический обзор и экономическая оценка. Оценка технологий здравоохранения ; 17: 52, 1-342.
Совет медсестер и акушерок (2015) Кодекс. Профессиональные стандарты практики и поведения медсестер и акушерок .
Королевский медицинский колледж (2014) Почему астма все еще убивает. Отчет о конфиденциальном расследовании Национального обзора смертей от астмы (NRAD). Лондон: RCP.
Случай астмы у пекаря
Случай астмы у пекаря
рассмотрен Ассамблеей аллергии, иммунологии и воспаления
Представлен
Navjeet Uppal, MD
Отделение респираторной медицины
Департамент медицины
Университет Торонто
Торонто
Susan M Tarlo MB BS
Отделение респираторной медицины
Отделение медицины
Университет Торонто
Торонто
Оставьте свои комментарии авторам.
История болезни
44-летняя женщина, в настоящее время работающая в пекарне, в течение 1 года страдает астмой и симптомами аллергического ринита, включая эпизодический кашель, хрипы, одышку и стеснение в груди с зудящими красными слезящимися глазами и душным. насморк, зуд в носу. Эти симптомы ухудшаются в течение 1-2 часов после начала работы каждый день и ухудшаются в течение рабочей недели. Она особенно считает, что красные отруби ухудшают ее симптомы почти сразу после контакта. Она замечает улучшение в течение 1-2 часов после того, как находится на рабочем месте.Она проработала в пекарне 13 лет, а последние 10 лет работала «предварительным скейлером», взвешивая компоненты в бумажной маске. Линия, над которой она работала последние 2 года, более пыльная, чем другие области.
В ее анамнезе с детства указан сезонный аллергический ринит в летние месяцы. Она всю жизнь не курит. Ее семейный анамнез имеет большое значение для астмы у ее матери и брата. В настоящее время она использует ингаляционные стероидные бронходилататоры длительного действия (ICS-LABA) ежедневно и ингаляционные бронходилататоры короткого действия (SABA) по мере необходимости, обычно до 4 раз в день при работе с облегчением.
Медицинский осмотр
Физическое обследование в норме.
Лаборатория
Рентген грудной клетки тоже нормальный. Тестирование спирометрии показывает: ОФВ1 / ФЖЕЛ 0,62 (в течение 24 часов работы), ОФВ1 1,9 л (прогноз 60%), а после приема бронходилататора ОФВ1 увеличивается до 2,2 л (300 кубических сантиметров, 16%). Годом ранее, после 2 месяцев перерыва на работе, ее ОФВ1 составлял 2,3 л. Кожный укол был положительным для травы (3+), суспензии рабочей муки (3+), зародышей пшеницы (3+) и красных отрубей (2+). Пиковая скорость выдоха у нее дома колебалась от 270 до 340, с более низкими показаниями в рабочие дни (рисунок 1).
Диагностика и управление
Диагноз: профессиональная астма, вызванная пшеницей (включая зародыши пшеницы и отруби). Ее перевели в зону упаковки кексов, где воздействие муки было минимальным, если оно вообще было, и сопровождалось дальнейшим мониторингом пикового потока и спирометрией: с тех пор она оставалась здоровой, никаких симптомов и лекарств не требовалось.
Тестирование спирометриипоказывает FEV1 / FVC 0,62 (в течение 24 часов работы), FEV1 1,9L (прогноз 60%), а после приема бронходилататора FEV1 увеличивается до 2.2 л (300 куб. См, 16%). Годом ранее, после 2 месяцев перерыва на работе, ее ОФВ1 составлял 2,3 л. Кожный укол был положительным для травы (3+), суспензии рабочей муки (3+), зародышей пшеницы (3+) и красных отрубей (2+). Пиковая скорость выдоха у нее дома колебалась от 270 до 340, с более низкими показаниями в рабочие дни (рисунок 1).
Цифры
Рисунок 1: Пиковая скорость выдоха в рабочие и нерабочие дни в основной пекарне
Ответ: F
Согласованное заявление ACCP 2008 г. по поводу астмы, связанной с работой, предлагает все вышеперечисленное в качестве критериев, которые следует учитывать при диагностике профессиональной астмы.На практике не все тесты подходят для всех пациентов. Существует ограниченное количество экстрактов для кожных тестов на высокомолекулярные профессиональные аллергены, а кожные пробы бесполезны для большинства низкомолекулярных (химических) сенсибилизаторов. У этого пациента исходный ОФВ1 был слишком низким для безопасного выполнения провокации метахолином во время рабочего периода, и аналогичным образом мог предотвратить лабораторную ингаляционную провокацию. Диагноз у этого пациента считался весьма вероятным на основании анамнеза, объективных данных об астме, положительных результатов специфических кожных тестов и реакции пикового кровотока.
Ответ: A
Агенты с высоким молекулярным весом, такие как мука, животные, рыба, ферменты и латекс, с большей вероятностью могут вызвать профессиональную астму у атопических рабочих. Кривые доза-реакция между воздействием и риском сенсибилизации были установлены в пекарнях, при этом работники с атопией подвергаются более высокому риску сенсибилизации даже при более низких уровнях воздействия по сравнению с работниками, не страдающими атопией. Риск возрастает с увеличением уровней воздействия, но снова падает с очень высокими концентрациями воздействия (Baatjies et al).В пекарнях, помимо муки, есть различные другие высокомолекулярные агенты, такие как добавленные ферменты, которые также могут вызывать сенсибилизацию.
Ответ: A
Агенты с высоким молекулярным весом, такие как мука, действуют как полные антигены и индуцируют выработку специфических антител IgE, а затем вызывают высвобождение гистамина, простагландинов и цистеиниловых лейкотриенов тучными клетками после перекрестного связывания IgE антигеном. С другой стороны, низкомолекулярные агенты, вероятно, действуют как гаптены и связываются с белками с образованием функциональных антигенов.
Ответ: C
Существуют различные первичные, вторичные и третичные профилактические меры, которые могут использоваться для предотвращения профессиональной астмы, вызванной сенсибилизаторами. Меры первичной профилактики включают отказ от использования известных сенсибилизирующих агентов, изменение физической или химической формы известных сенсибилизаторов, снижение воздействия с помощью мер профессиональной гигиены и мониторинг уровней воздействия сенсибилизаторов на рабочем месте. Например, в пекарнях использование крышек смесительных ванн, использование разделительных масел для уменьшения количества пыли и недопущение сухой уборки может ограничить воздействие соответствующего агента (Baatjies et al).Меры вторичной профилактики (раннее выявление) включают внедрение программ медицинского наблюдения за работниками из групп риска, обеспечение того, чтобы поставщики медицинских услуг имели адекватные знания о профессиональной астме, и обучение работников с помощью программ на рабочем месте. Наконец, третичные профилактические меры (соответствующее лечение) включают раннюю оценку симптоматических рабочих, устранение рабочих от дальнейшего воздействия, контроль других триггеров и использование фармакологической терапии, если необходимо, оказание помощи пациентам с заявлением о компенсации рабочего, если применимо, и мониторинг астмы пациента на будущих рабочих местах. .
Ссылки
- Baatjies R, Meijster T, Heederik D, Sander I, Jeebhay MF. Эффективность мероприятий по снижению воздействия мучной пыли в пекарнях супермаркетов в Южной Африке. Occup Environ Med 2014; 71: 811-8.
- Baatjies R, Meijster T, Heederik D, Jeebhay MF. Взаимосвязь между воздействием и реакцией на воздействие вдыхаемого аллергена пшеницы и астмы. Оккуп Энвайрон Мед 2015; 72: 200–207.
- Gautrin D, Ghezzo H, Infante-Rivard C, Malo JL. Частота и детерминанты IgE-опосредованной сенсибилизации у учеников: проспективное исследование.Am J Respir Crit Care Med 2000; 162: 1222-8.
- Heederik D, Henneberger PK, Redlich CA. Первичная профилактика: снижение воздействия, воздействие на кожу и защиту органов дыхания. Eur Respir Rev 2012; 21: 112-24.
- Мало Дж. Л., Чан-Йунг М. Агенты, вызывающие профессиональную астму. Журнал Allergy Clin Immunol 2009; 123 (3): 545-50.
- Tarlo SM, Balmes J, Balkissoon R, et al. Диагностика и лечение астмы, связанной с работой: Консенсусное заявление Американского колледжа грудных врачей. Сундук 2008 г .; 134: Дополнение: 1S-41S.[Erratum, Chest 2008; 134: 892.]
- Tarlo SM, Lemiere C. Профессиональная астма. NEJM 2014; 370 (7): 640-9.
- Tarlo SM, Liss GM. Профилактика профессиональной астмы. Curr Allergy Asthma Rep 2010; 10: 278-86.
Влияние COVID-19 на больных астмой
Прочтите PDF-файл для получения дополнительной информации, включая рисунки, таблицы и ссылки.
П. Пигнатти, Д. Виска, Ф. Керубино, Э. Зампогна, А. Спаневелло
Уважаемый редактор,
Италия особенно пострадала от COVID-19, где зарегистрировано более 253 118 случаев и более 35 418 смертей, а в Ломбардии (регион на севере Италии) наблюдается наибольшее количество случаев заболевания и смерти.Поскольку дыхательные пути и паренхима легких являются основной мишенью SARS-CoV-2, были высказаны опасения относительно исхода у пациентов с хроническими респираторными заболеваниями. В предварительных исследованиях, проведенных в Китае, данные об астме занижены. Последующие данные из Италии подтвердили это; однако данные по другим странам противоречат друг другу как по госпитализированным, так и по амбулаторным пациентам. До сих пор астма описывалась как одна из сопутствующих заболеваний COVID-19, но данные о распространенности этого заболевания у пациентов с астмой отсутствуют.
Поэтому мы провели опрос, чтобы оценить, влияет ли вирус на пациентов, страдающих астмой. С 4 по 21 мая два независимых исследователя связались по телефону со 122 пациентами с астмой, большинство из которых были направлены в наше отделение для лечения заболеваний, чтобы оценить возникновение COVID-19 и собрать информацию о борьбе с астмой. во время пандемии. Из 122 человек 108 согласились участвовать (характеристики пациентов см. В таблице). Это исследование было одобрено институциональным этическим комитетом Istituti Clinici Scientifici Maugeri, Павия, Италия (2278 г. н.э.).
Большинство участников были женщинами и никогда не курили с поздним началом астмы; половина из них страдала тяжелой астмой, в основном лечилась моноклональными антителами. Общий контроль над заболеванием, оцениваемый с помощью теста контроля астмы во время опроса, был хорошим, и только 9,3% сообщили об одном или нескольких обострениях астмы с момента последнего посещения. Подгруппа пациентов (55,6%) была обследована во время последнего визита на предмет воспаления дыхательных путей, и более чем у половины пациентов было выявлено эозинофильное воспаление дыхательных путей. Почти все пациенты получили вакцину БЦЖ, половина — вакцинация от гриппа, а четверть — от пневмококка; 17.6% — все три. Среднее количество сопутствующих заболеваний составило 2,5 (межквартильный размах 1–4), из которых наиболее распространены сердечно-сосудистые заболевания. Во время пандемии 40,7% пациентов испытали проблемы со здоровьем, в основном, сердечно-сосудистые и диабетические симптомы. Только у одной пациентки, 57-летней женщины с тяжелой астмой, COVID-19 был подтвержден положительным тестом (0,9% всех субъектов, 1,6% пациентов с тяжелой астмой). Пациентка сообщила об астении, лихорадке, мигрени, артралгии, аносмии, агевзии и одышке. Ее терапевт успешно лечил дома гидроксихлорохином, азитромицином и метилпреднизолоном и выздоровел через месяц.Ее лечение астмы до COVID-19 включало высокие дозы ингаляционных кортикостероидов (ICS) и бета-агонисты длительного действия (LABA). Другой пациент прошел тест на SARS-CoV-2 при появлении острой одышки и кашля, но с отрицательным результатом. Только один пациент сообщил о родственнике, инфицированном SARS-CoV-2. Два пациента сообщили об изменении ингаляционной терапии из-за усиления аллергических симптомов. В Италии в ответ на пандемию COVID-19 правительство ввело изоляцию и ограничило передвижение людей.Три пациента сообщили о трудностях с доступом к своим лекарствам от астмы в период изоляции. Большинство испытуемых были на пенсии, а среди рабочих лишь меньшинство вышло на работу во время карантина.
Распространенность астмы среди госпитализированных пациентов в Ухане была низкой. Другие когорты сообщили о более высокой распространенности пациентов с астмой: 25% из 19 последовательных случаев смерти с COVID-19 в одной больнице в Германии и 17% от всех госпитализированных пациентов с COVID-19 в США, с более высокой распространенностью (27%). ) среди лиц среднего возраста.Среди госпитализированных пациентов с COVID-19 в Чикаго, США, 25,8% страдали астмой, а пациенты моложе 65 лет имели более длительное время интубации, чем пациенты без астмы. Однако никаких указаний относительно тяжести или контроля астмы не поступало. Хронические заболевания легких (ХОБЛ, эмфизема и астма) были зарегистрированы среди факторов риска COVID-19 с высокой распространенностью среди госпитализированных пациентов и госпитализированных пациентов.
Распространенность астмы в Италии составляет около 6,6%, и даже для небольшой отобранной когорты наши данные показали низкую распространенность COVID-19 у пациентов с астмой.Было высказано предположение, что воспаление Т2, характерное для большинства пациентов с астмой, может противодействовать вирусной инфекции. Большинство наших пациентов были атопическими, и у большинства из них был эозинофильный воспалительный паттерн, предполагающий заболевание, вызванное Т2. Ангиотензин-превращающий фермент 2 (ACE2) и трансмембранная протеаза серин 2 (TMPRSS2) являются рецепторами SARS-Cov2. Низкая распространенность COVID-19 у пациентов с аллергией и астмой может быть связана со снижением экспрессии гена ACE2, которое произошло после специфической бронхиальной инфекции.ACE2 и TMPRSS2 одинаково экспрессируются в клетках мокроты астматических и здоровых людей, с более высокой экспрессией у пациентов с астмой и диабетом. Диабет является одним из наиболее частых сопутствующих заболеваний у пациентов с COVID-19, но ни у одного из наших пациентов с астмой так же, как и у других. диабет сообщил об инфекции COVID-19. Интересно, что независимо от механизмов астмы, использование ICS было связано с более низкой экспрессией обоих рецепторов SARS-CoV-2. Кроме того, ICS может восстанавливать противовирусную способность иммунных клеток аллергиков с астмой (обычно дефектных по выработке интерферона), увеличивая их способность бороться с вирусом.
Наши респонденты не сообщили об увеличении числа обострений астмы в течение периода исследования, а их контрольный тест на астму продемонстрировал хороший контроль над заболеванием. В предупреждениях, выпущенных специалистами, организациями пациентов и международными сообществами, пациентам, страдающим астмой, рекомендуется поддерживать приверженность к своим лекарствам, что, возможно, повысило приверженность пациентов, способствовало контролю заболевания и уменьшило риск обострения астмы. Изолированная изоляция также могла снизить воздействие пыльцы у субъектов, сенсибилизированных к пыльце поздней зимой / весной, уменьшая воспаление дыхательных путей и риск обострений.Обострения астмы часто вызваны вирусными инфекциями, особенно риновирусом, который вызывает усиление эозинофильного воспаления дыхательных путей. У пациентов, инфицированных SARS-CoV-2, часто наблюдалось снижение уровня эозинофилов в крови, 2 , не связанное с рекрутированием эозинофилов в легкие, что частично могло быть причиной снижения способности вируса (по сравнению с риновирусом) вызывать астму. обострения. Тяжелая форма астмы была указана как фактор риска смертности от COVID-19, но только одна из наших пациенток с тяжелой астмой сообщила о COVID-19, и ее лечили дома без серьезных респираторных осложнений.
Что касается предыдущего SARS-CoV, была выдвинута гипотеза о положительной связи между загрязнением воздуха и SARS-CoV-2. Опрошенные пациенты проживали в районах Варезе, Комо и Милана, которые имеют повышенный уровень загрязнения воздуха и высокие показатели заболеваемости и распространенности COVID-19. Однако до настоящего времени не было представлено никаких значительных исследований, подтверждающих эту гипотезу. Более 80% прошли вакцинацию БЦЖ (как рекомендовано в Италии для определенных групп). Была выдвинута гипотеза, что вакцинация БЦЖ вызывает тренированный иммунитет, который может повысить способность моноцитов противодействовать инфекционным агентам, но нет никаких доказательств, подтверждающих эту гипотезу.
В заключение, наш опрос группы пациентов с астмой в Северной Италии продемонстрировал низкую частоту инфицирования SARS-CoV-2 и низкое количество обострений астмы в этот период. Несмотря на изоляцию, большинству пациентов удавалось соблюдать предписания по лечению астмы.
.
 Минска обратитесь к врачу реабилитологу (график работы в справочном столе).
Минска обратитесь к врачу реабилитологу (график работы в справочном столе). В общем, все то, что быстро собирает и накапливает пыль.
В общем, все то, что быстро собирает и накапливает пыль. Избегайте бесконтрольного приема короткодействующих В2-агонистов (ингаляторов от удушья) без совета врача. При первых признаках потери контроля обращайтесь к врачу для коррекции лечения.
Избегайте бесконтрольного приема короткодействующих В2-агонистов (ингаляторов от удушья) без совета врача. При первых признаках потери контроля обращайтесь к врачу для коррекции лечения.

 Это облегчает симптомы астмы и снижает риск тяжелых приступов астмы и смерти.
Это облегчает симптомы астмы и снижает риск тяжелых приступов астмы и смерти.
